- INTRODUCIÓN.
- PRUEBAS PARA LA EVALUACIÓN DEL TRONCO.
- PRUEBAS PARA LA EVALUACIÓN DE LAS EXTREMIDADES SUPERIORES.
- PRUEBAS PARA LA EVALUACIÓN DE LAS EXTREMIDADES INFERIORES.
INTRODUCIÓN.
En una época de evolución técnica abusiva, el examen físico del equilibrio corporal está alcance de cualquier O.R.L., requiere de un material limitado, es puramente clínico y bien hecho aporta información muy valiosa para resolver cantidad de diagnósticos en otoneurología sin tener que recurrir a pruebas complementarias costosas y, según en que pacientes, hasta molestas.
Recordar que el sistema vestíbulo-espinal tiene como función principal mantener el cuerpo en equilibrio, ya sea en reposo o en movimiento, y lo hace en cada momento acorde a la información recibida y procesada. Se conseguirá mantener el equilibrio siempre que el centro de gravedad se mantenga dentro de sus límites de estabilidad, dependiendo estos de la superficie de sustentación, altura y estado de reposo o movimiento del cuerpo. La exploración del equilibrio postural se denomina "examen de la función vestíbulo-espinal" y las pruebas que comprenden dicho examen "test vestíbulo-espinales", ya que exploran los reflejos del equilibrio que mantienen la estática (tono muscular) y dinámica corporales y que son vehiculados por las vías nerviosas vestíbulo-espinales.
 Sabemos que ambos laberintos funcionan en pareja, y que cuando uno se estimula, el otro se inhibe. Este funcionamiento emparejado hace que si la cabeza se mueve hacia un lado, el laberinto homolateral es el que se estimula, y el contralateral, el que se inhibe; el lado homolateral predomina tónicamente sobre el contralateral al movimiento.
Sabemos que ambos laberintos funcionan en pareja, y que cuando uno se estimula, el otro se inhibe. Este funcionamiento emparejado hace que si la cabeza se mueve hacia un lado, el laberinto homolateral es el que se estimula, y el contralateral, el que se inhibe; el lado homolateral predomina tónicamente sobre el contralateral al movimiento. Cuando un laberinto se anula funcionalmente, al estar el cuerpo de pie y con los ojos cerrados, el lado funcionalmente sano sigue proporcionando la misma información de siempre, mientras que el laberinto funcionalmente anulado no proporciona información. El resultado es que el lado sano predomina sobre el anulado. El Sistema Nervioso Central en esta situación recibe solo estímulos de un lado y esta situación la interpreta como que el cuerpo se está moviendo hacia el lado sano del que recibe los estímulos, por lo que el tono de la musculatura del lado sano está aumentado y disminuido el del lado anulado (se produce un desplazamiento del equilibrio corporal hacia el lado anulado). Esta es una interpretación errónea por parte del SNC porque realmente el cuerpo no se está moviendo y el resultado es que el cuerpo se inclina hacia el lado deficitario. Si en esta situación el centro de gravedad sobrepasa el límite de estabilidad, el paciente se cae.
En esta situación, al abrir los ojos se proporciona una información adicional que complementa la proporcionada por los dos laberintos, con la que el SNC puede corregir su interpretación sobre el estado de equilibrio y el paciente puede no caerse. Se puede poner de manifiesto esta situación tanto de forma estática como dinámica
Al funcionar el Sistema del Equilibrio fundamentalmente de forma refleja, los test diseñados para la exploración del equilibrio corporal exploran reflejos equilibratorios. Esta exploración da información de como se comporta cada parte del Sistema del Equilibrio a la hora de realizar su función mediante la emisión de impulsos nerviosos sobre el órgano final común, que es el sistema músculo esquelético. Ahora bien, el objetivo fundamental de esta exploración es determinar si existe algún signo de desigualdad entre los arcos reflejos vestibulares de cada lado. En la patología del SV, estos test reflejan la actividad de cada vestíbulo sobre la postura y el mantenimiento del equilibrio, es decir sobre el tono muscular. Estos reflejos tienen un tiempo de latencia y una duración igual a la del nistagmo y siguen la dirección de su componente lento.
Los reflejos equilibratorios se exploran estática y dinámicamente de forma global y por segmentos. En este capítulo describimos los métodos o pruebas de exploración puramente física. Como luego veremos en el tema siguiente, estas pruebas pueden realizarse igualmente mediante aparataje que permite objetivar, medir y registrar gráficamente los resultados.
Si bien se plantean como exploraciones exclusivas de la función vestíbulo-espinal también evalúan el resto de los mecanismos o sistemas que intervienen en el mantenimiento del equilibrio: SV, visual y propioceptivo. Recordar que es necesario que dos de ellos conserven su integridad para que el equilibrio se mantenga adecuadamente. Son pruebas poco sensibles ya que los pacientes pueden utilizar señales visuales y propioceptivas para compensar un déficit vestibular, por lo que se han ido haciendo modificaciones de algunos de estos test para darles más sensibilidad.
Al realizar estas exploraciones y sobre todo al valorar los resultados, se ha de tener en cuenta que estas exploraciones pueden verse influenciadas por problemas articulares, neurológicos, vasculares e incluso muchos otros desconocidos. En general pueden verse modificadas por cualquier causa que provoque alteraciones en la posición del centro de gravedad corporal del paciente, lo que puede dar lugar a situaciones que simulan unos patrones vestibulares o centrales que no tendrían porque serlo, restándole valor a estos test.
Esta exploración comporta tres tiempos que pasamos a describir:
- Evaluación del tronco que explora los movimientos o reflejos vestíbulo-espinales globales.
- Evaluación de las extremidades superiores.
- Evaluación de las extremidades inferiores. Estas dos últimas exploran movimientos reaccionales segmentarios.
PRUEBAS PARA LA EVALUACIÓN DEL TRONCO.
- Romberg y Romberg sensibilizado.
- Test dinámicos tronculares: la marcha.
 Prueba de Romberg: test estático troncular.
Prueba de Romberg: test estático troncular.
Esta prueba fue descrita a comienzos del siglo XIX por Mortiz Heinrich Romberg pa ra explorar un signo de la tabes dorsal sifilítica. En esta enfermedad se produce una pérdida del control postural al cerrar los ojos o en la oscuridad por anulación de los cordones medulares
Si bien la prueba fue descrita en un principio para valorar la integridad de las columnas dorales de la médula espinal, es decir la vía propioceptiva, se observó también su utilidad clínica para la valoración de lesiones cerebelosas y vestibulares, siendo una prueba de gran ayuda en estas patologías. Esta prueba puede mostrar balanceo y lateralizaciones corporales producidos por afectación del reflejo vestibuloespinal cuando una patología vestibular periférica produce un desequilibrio en el tono muscular corporal e cada lado, sin embargo, esta prueba no se considera específica para diagnósticos de patología en estas dos localizaciones (vestibular y cerebelosa).
Es una prueba que se aconseja realizar siempre ante un paciente con desequilibrio.
Procedimiento.
La realización técnica del test estático, que explora la habilidad para mantener la estabilidad en posición erecta, se ha expuesto ampliamente en el TEMA NEUROANATOMÍA PARA ORL, Capítulo 03.2ª.11, al describir la exploración del cerebelo.
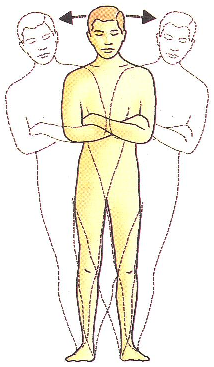
Primero se debe explicar la prueba al paciente. Se le pide colocarse en bipedestación con los pies juntos, los brazos sueltos en los costados y los ojos abiertos. En esta posición se observa cualquier balanceo corporal. Entonces se le pide cerrar los ojos. Se observa la estabilidad y se compara con la que presentó con los ojos abiertos. Se ha de evaluar el grado de oscilación y la dirección de caderas, rodillas y el cuerpo entero. Es importante garantizarle al paciente que en caso de tener sensación de caída se sentirá apoyado por el médico, el cual debe colocarse enfrente del paciente con los brazos extendidos a los lados del cuerpo del enfermo, sin tocarlo. La prueba es considerada positiva si se presenta un balanceo corporal o si la oscilación empeora significativamente al cerrar los ojos.
Valoración de resultados.
Antes de valorar las respuestas a este test de comparación de la estabilidad con los ojos abiertos y cerrados (supresión de información visual), se ha de tener en cuenta que la habilidad para mantener la posición estática con los pies juntos (reducción de la propiocepción) por un tiempo prolongado, decrece fisiológicamente con la edad a partir de los 50 años. Se considera que un sujeto normal puede mantenerse 60 segundos con los dos pies juntos y 30 con un sólo pie. En algunos síndromes laberínticos centrales el desequilibrio puede ser tan intenso que no permite realizar esta prueba.
Cuando la exploración se realiza con los ojos cerrados se elimina el receptor visual y el SNC es informado solamente por el receptor somatosensorial.
Se pueden dar estos resultados:
- Normal con los ojos abiertos y cerrados. En pacientes con el antecedente de haber padecido una patología previa que está ya muy evolucionada puede ser normal debido a un desequilibrio compensado.
-Positivo sólo con los ojos cerrados propio de patología de uno de los SV, producido por una disminución de los impulsos transmitidos por el SV al cerebelo. El paciente se desvía hacia el lado lesionado.
- Muy positivo con con los ojos abiertos: ataxia cerebelosa.
- Inestabilidad sin una lateropulsión determinada es propia de las lesiones centrales.
- No hay caída, pero el paciente no se mantiene estable y se está moviendo continuamente, para evitar la caída (ataxia estática). bilateral o unilateral.
Logros y ventajas de esta prueba prueba:
- Permite diferencian entre trastornos del sistema vestibular periférico y trastornos propioceptivos.
- Diferencias entre pérdida de tono muscular y patología de médula dorsal.
Limitaciones de la prueba:
- Puede confundirse con signos cerebelosos y no permite diferenciar paciente con lesiones cerebelosas de los que tienen lesiones propioceptivas.
- No existe todavía un criterio estándar para aplicar esta prueba en neurología clínica.
- Los criterios y la interpretación de un resultado anómalo siguen siendo objeto de debate. Así a veces no permite identificar un paciente normal de otro con déficit vestibular.
- No se dispone de suficientes estudios para definir su fiabilidad y validez.
El test, cuando muestra un signo de Romberg positivo, puede tener su origen en lesiones del SV, propioceptivo y cerebelo, por lo que podemos considerar tres tipos de Romberg: vestibular, propioceptivo o cerebeloso.
 Romberg de origen periférico - vestibular.
Romberg de origen periférico - vestibular. Es el que aparece en la patología del SV. Con los ojos abiertos se mantiene el equilibrio pues funcionan los otros dos receptores, visual y propioceptivo. Al cerrar los ojos dejamos al equilibrio solamente en manos de la propiocepción por lo que si el SV está lesionado aparece una lateropulsión hacia el laberinto enfermo y decimos que la prueba es positiva.
Se caracteriza porque se produce tras un intervalo de tiempo después de iniciada la prueba, la caída o lateropulsión es hacia un lado o posterior, siempre en la misma dirección, de pequeña amplitud y lenta. La latencia suele ser de segundos, que es el tiempo que el paciente tarda en olvidarse de sus referencias visuales.
La desviación es ipsilateral al laberinto dañado o hacia atrás, de dirección opuesta a la del nistagmo (sacudida rápida), pudiendo variar con la posición de la cabeza.
La caída se produce hacia el lado afecto debido a la disminución ipsilateral del tono muscular laberíntico, el lado sano proporciona información normal mientras que el lado lesionado da información deficitaria o incluso nula. Como hemos explicado mas arriba, el SNC interpreta esta situación como que el cuerpo está en movimiento hacia el lado sano por lo que para mantener el equilibrio aumenta el tono de la musculatura del lado sano y disminuye la del lado enfermo. Cuando este signo tiene un origen vestibular debe de guardar armonía con la dirección del nistagmo: nistagmo batiendo hacia el lado sano y lateropulsión con caída hacia el lado enfermo. El signo puede ser positivo, tanto con ojos cerrados como abiertos, pero siendo con ojos abiertos menos intenso. Generalmente la prueba es solo positiva en la fase aguda del proceso, luego tiende a normalizarse por compensación llegando a perder toda sensibilidad en las lesiones vestibulares crónicas.
Cuando la prueba es positiva y se sospecha lesión vestibular se aconseja realizar la prueba cambiando la cabeza de posición (en posición de giro derecho e izquierdo) y por tanto de los laberintos, se podrá observa que cambia la dirección de la caída. En conclusión, el cambio de dirección de la cabeza en las lesiones vestibulares unilaterales periféricas, ayuda a identificar el lado de la lesión en su fase aguda. En otras patologías el cambio de dirección de la cabeza no cambia la dirección de la caída.
Romberg por afectación propioceptiva.
Cuando está afectada la propiocepción si se realiza la prueba con los ojos cerrados sólo quedaría útil el SV lo que es insuficiente para mantener el equilibrio.
Esta prueba valora la intregridad de la vía propioceptiva y siempre ha sido considerada como una prueba específica de las lesiones de esta vía. Este es el auténtico signo Romberg tal como lo describió el autor al diseñar la prueba. Se caracteriza por que la oscilación se inicia de forma inmediata al cerrar los ojos, rápida, severa y en cualquier dirección.
Aunque fue descrita originalmente para el diagnóstico de la tabes dorsal, puede aparece siempre que esté afectada la propiocepción como puede ocurrir en las polineuropatias aferentes de columna dorsal.
 Romberg de origen cerebeloso.
Romberg de origen cerebeloso. Se produce una caída-desviación fulminante con los ojos abiertos desde el momento en que el paciente intenta colocar los pies juntos, incluso a veces, la inestabilidad puede ser tan grande que es imposible realizar la prueba, pues el paciente es incapaz de juntar sus pies. Hay una hipertonía homolateral con caída fulminante hacia el lado sano. La prueba no se modifica con ojos abiertos y cerrados. Además aparecen otros signos cerebelosos como ataxia y adiadococinesia. Si hay nistagmo este no guarda ninguna armonia con la caida.
Variantes de la prueba de Romberg.
Cuando se trata de explorar la función vestíbulo-espinal es de interés conocer algunas variantes del test estándar (Romberg) que lo hacen más sensible y más fiable. Recordaremos que la propiocepción es la capacidad que tiene el cuerpo para detectar el movimiento y la posición articular. Como actualmente no hay una prueba clínica estandarizada que permita determinar objetivamente la evaluación de la propiocepción se han diseñado algunas variantes de la prueba de Romberg para intentarlo.
Se han propuesto variantes con respecto a la posición de las manos; algunos autores señalan que las manos deben estar a los lados del cuerpo, otros, que deben estar extendidas hacia el frente, o cruzadas sobre el tórax. Sin embargo, no hay datos que indiquen que la posición de las manos afecte la sensibilidad de la prueba.
 Romberg modificado.
Romberg modificado. La prueba de Romberg modificado fue diseñada en un intento de poder hacer una evaluación objetiva de estado de la propiocepción, haciéndola medible en el tiempo.
Procedimiento.
La prueba se realiza con el paciente en posición bípeda, brazos estirados al frente con el hombro en un ángulo de 90° y las palmas de las manos hacia arriba; se le indica al individuo cerrar los ojos y realizar apoyo monopodal, comprobando que el paciente no realice contacto entre los dos miembros inferiores. En este punto se mide el tiempo en segundos que dura la permanencia en estado monopodal, hasta que el individuo haga contacto de la extremidad contralateral con el suelo. La prueba se repite con el miembro inferior contralateral y se registran los resultados del apoyo monopodal en segundos para cada una de las extremidades. El resultado se mide en tiempo.
Valoración de resultados.
Un valor de permanencia monopodal inferior a los 20 segundos se considera indicativo de un déficit propioceptivo a cualquier edad.
A pesar de que hay una evidente disminución en el tiempo obtenido después de los 27 años, es importante recalcar que a cualquier edad se deberían obtener como resultado un mínimo de 20 segundos para garantizar la protección articular y la integridad física.
Esta prueba es una herramienta de gran utilidad en la clínica y en el proceso de rehabilitacion de lesiones osteoarticulares y en el entrenamiento deportivo.
 Prueba del colchón o Clinical Test of Sensory Interaction and Balance.
Prueba del colchón o Clinical Test of Sensory Interaction and Balance. Consiste en hacer la prueba de Romberg o cualquiera de las variantes del Romberg, estando el paciente pisando sobre un colchón de gomaespuma en lugar de hacerlo directamente sobre el suelo. De esta forma, al hacerse la prueba sobre una superficie de apoyo inestable, se reduce la sensación propioceptiva procedente de los pies, con lo que eliminado el receptor visual al cerrar los ojos y amortiguado el propioceptivo con el colchón, se puede evidenciar mejor el funcionamiento del SV.
Se aconseja realizar la prueba con el paciente descalzo.
Búsqueda del Romberg laberíntico.
Como hemos dicho antes, otra variante del test consiste en realizar la prueba cambiando la cabeza de posición y por tanto la posición de los laberintos.
Se realiza la prueba con la cabeza girada primero hacia un lado y luego hacia el otro.
Tras unos segundos de latencia el Romberg, si hay patología laberíntica, se modifica según la posición de la cabeza, con caída hacia adelante o hacia atrás según se coloque el laberinto lesionado (en posición anterior o posterior).
Esta maniobra puede hacer que cambie la dirección de la caída según se coloque el laberinto; en las lesiones unilaterales del SV este dato ayuda a identificar el lado de la lesión en su fase aguda. Algunos autores han demostrado aparición de alteraciones del equilibrio que de otro modo estarían ocultas.
Romberg sensibilizado.
Algunos síndromes vestibulares se compensan pronto y es necesario explorar el Romberg de forma más sensibilizada para que pueda manifestarse, lo que puede hacerse mediante el llamado Romberg sensibilizado:
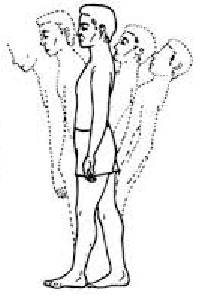 - Prueba tandém.
- Prueba tandém.
Consiste en realizar la prueba de Romberg estrechando la base de sustentación. En esta situación, cuando la prueba es positiva, es debido a que la información propioceptiva de las articulaciones del tobillo es discordante con respecto a la información vestibular y sólo la información vestibular ayuda a mantener la posición de equilibrio. Es por esto que la prueba se utiliza para identifican un déficit vestibular.
Es importante saber que este tipo de Romberg sensibilizado tiene un aprendizaje rápido que se nota a partir del tercero o cuarto intento y el paciente enseguida se adapta obteniendo cada vez mejores resultados.
Procedimiento.
El paciente debe cruzar los brazos sobre el pecho, colocando la palma de la mano derecha sobre el hombro izquierdo y viceversa. Ha de colocar un pie delante del otro, con talón y punta pegados (posición de talón a pie). En caso de duda se puede repetir la prueba cambiando el orden de colocación de los pies, pues el orden es indiferente. En esta posición se reducen tanto los límites de estabilidad que incluso a individuos sin patología les cuesta mantener el equilibrio. La posición se ha de mantener 30 seg.
Valoración resultados.
Al realizar el test se ha de valorar si el paciente cae o no, mueve sus pies, abre sus ojos o extiende sus brazos. Si cae se dice que el resultado es positivo. Las oscilaciones del cuerpo sin modificación de la posición de los pies o pérdida del equilibrio no se considera un Romberg positivo.
En caso de caída se ha de valorar: lado hacia el que se produce; si al repetir la prueba siempre la caída es hacia el mismo lado; cuanto tiempo tarda en producirse la caída tras cerrar los ojos, es decir, la latencia.
Si no hay caída se ha de observar si el paciente se mantiene estable sin moverse, o por el contrario se mueve continuamente para evitar la caída, situación que se denomina de ataxia estática.
Se ha comunicado que su exploración es útil para evaluar la ataxia del mal de montaña y en pruebas de buceo.
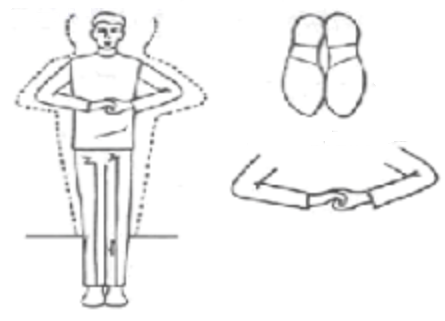 - Maniobra de distracción de Jendrassik. Fue propuesta por Jongkees y consiste en solicitar al paciente que coloque una mano frente a la otra entrelazando los dedos, a manera de ganchos enlazados, y que haga un poco fuerza con los brazos hacía afuera como intentando separarlos sin soltar el entrelazamiento de las manos. Esta maniobra facilita la aparición de reflejos en personas hiporrefléxicas ya que con ella se consigue una mejor relajacion del lado afecto.
- Maniobra de distracción de Jendrassik. Fue propuesta por Jongkees y consiste en solicitar al paciente que coloque una mano frente a la otra entrelazando los dedos, a manera de ganchos enlazados, y que haga un poco fuerza con los brazos hacía afuera como intentando separarlos sin soltar el entrelazamiento de las manos. Esta maniobra facilita la aparición de reflejos en personas hiporrefléxicas ya que con ella se consigue una mejor relajacion del lado afecto. Test dinámicos tronculares: la marcha.
Examen-observación de la marcha.
Sin que sea necesario para realizar un examen físico otoneurológico realizar un estudio exhaustivo de la marcha, si que es de interés observar como es la marcha del paciente pues esta observación puede ayudar, a veces, a determinar si un trastorno de la postura y la marcha está inducido por un trastorno vestibular o central. Diversos síndromes neurológicos pueden inducir dificultades para caminar, caídas y mareos que pueden asociarse con un síndrome vestibular o cerebeloso central, con la ataxia sensorial, el síndrome de Parkinson y las lesiones frontales.
El examen de la marcha comienza cuando el paciente entra en la sala de exploración y observamos como es su forma de caminar. Algunos rasgos de la marcha parecen ser inmediatamente característicos. El examen clínico se realiza pidiendo al paciente que camine en línea recta hasta un punto fijo, primero con los ojos abiertos y luego cerrados. También se puede hacer con el paciente descalzo.
Se realiza una observación cuidadosa de la postura del tronco, la postura general y la marcha. El clínico debe fijarse en el patrón general de movimiento del cuerpo durante la marcha, el movimiento de balanceo de brazos y piernas, la regularidad y el tamaño de las zancadas, la velocidad de la marcha y la sinergia de los movimientos de la cabeza, el tronco y las piernas. Pueden revelarse síndromes sutiles pidiendo al paciente que se detenga y avance, que camine en línea recta de talón a punta (marcha en tándem), que camine y gire rápidamente. Otras maniobras especiales consisten en pedir al paciente que se agache, se siente y se ponga de pie, que camine sobre los talones y luego de puntillas.
Esta prueba es muy rápida y sencilla y no requiere ningún tipo de preparación previa.
Los tipos de marchas patológicas observadas con mayor frecuenica son:
- Síndrome vestibular periférico unilateral. Pueden producirse cambios bruscos en la dirección de la marcha siendo lo más frecuente la lateropulsión hacia el lado del laberinto lesionado, especialmente se ha de observar si tiene relación con movimientos de la cabeza. Como ya hemos explicado, paradójicamente, la lateropulsión hacia el lado de la lesión puede ocurrir como resultado de esfuerzos voluntarios para corregir el equilibrio.
- Marcha cautelosa o precavida. Con la edad se va produciendo una disminución de la capacidad de andar con/sin desequilibrio. Se tienden a desarrollar mecanismos de compensación. La marcha es lenta con pasos más cortos y arrastrando los pies para mantener el contacto con el suelo durante más tiempo. Esta marcha suele ser típica de las personas mayores. Hay varios factores que contribuyen al deterioro de la movilidad de los ancianos: enfermedad articular degenerativa, movilidad reducida crónica de las extremidades y una capacidad de ejercicio limitad, disminución de la aptitud cardiovascular, miedo a las caídas. Otros factores podrían ser el déficit sensorial (visión, vestibular y propioceptiva) sin que sea lo suficientemente grave para explicar la dificultad observada.
En todos estos casos, el examen de la marcha no conducirá inmediatamente a un diagnóstico. La presencia de este tipo de marcha hace pensar siempre en la presbiéstasis y debe de ser bien valorada.
- Marcha acinética-rígida: es la marcha típica del Parkinson. Los trastornos de la marcha suelen aparecer tarde en este síndrome. Las caídas suelen producirse más por pérdida de los reflejos posturales ya que estos no responden a la medicación con levodopa. Los pacientes adoptan una postura con el tronco, los hombros y el cuello encorvados. La marcha es lenta y rígida con pasos cortos y pérdida de balanceo de uno o de los dos brazos. El temblor de los miembros superiores puede estar presente, pero es menos frecuente en los miembros inferiores. Iniciar el primer paso es difícil por lo que los pacientes empiezan a caminar con algunos pasos rápidos, muy cortos y arrastrando los pies (vacilación inicial); a veces los pacientes pisan en el mismo sitio sin avanzar. También pueden observarse otro obstáculo a la marcha que son los episodios de congelación de movimiento, "pies pegados al suelo". Al pedir al paciente que vuelva rápidamente arrastra los pies. Para mantener el equilibrio al caminar, los pacientes pueden avanzar dando una serie de pasos muy pequeños (festinación) mientras se inclinan hacia delante, es como si corrieran detrás de su centro de gravedad.
- Marcha cerebelosa: Los pacientes adoptan una postura de base amplia. Se produce un balanceo rítmico hacia delante y hacia atrás. Esta inestabilidad no se ve influida por el cierre de los ojos, pero aumenta considerablemente si los pacientes acercan o juntan los pies. La marcha es lenta, los pasos irregulares y variables en el tiempo (disinergia) y los pasos son erráticos como si los pacientes estuvieran borrachos. Esta se observa a menudo en el alcoholismo producida por daño selectivo que afecta al vermíx cerebeloso, en el que las piernas y la marcha suelen estar afectadas mientras que el movimiento ocular, el habla y las extremidades superiores se conservan.
Prueba de la marcha o de Babinski-Well.
La marcha implica la integración de información procedente de los sistemas visual, vestibular y somatosensorial. Los estudios han demostrado que, cuando se dispone de ellas, las aferencias visuales son la entrada predominante para la marcha, donde esta contribución es más evidente para la dirección y la velocidad. Sin embargo, en ausencia de inferencia visual, la información vestibular se integra con la somatosensorial, y contribuye de forma significativa a la locomoción dirigida a un objetivo.
Se han propuesto diferentes formas de realizar la prueba para estudiar la marcha. El enfermo, primero con los ojos abiertos y luego con los ojos cerrados, debe caminar en línea recta entre 5 y 10 pasos (5 metros) hacia adelante y otros tantos hacia atrás repetidamente, debiendo quedar al final de la prueba en el punto de partida. El ejercicio debe completarse al menos 5 veces.
Recordar que la habilidad en la ejecución de la prueba disminuye con la edad.
La marcha normal es un trazado más o menos recto, mientras que si es patológica presentará desviaciones que el paciente va trazando definiendo así el tipo de marcha. Pueden observarse los siguientes resultados:
a) No desviación, un trazado más o menos recto.
b) Marcha en zigzag. Hay desviación a uno y otro lado de la dirección fijada de inicio. Se trata de una corrección constante por parte del paciente de la desviación percibida durante la prueba. Suele aparecer durante la fase de compensación de un trastorno vestibular.
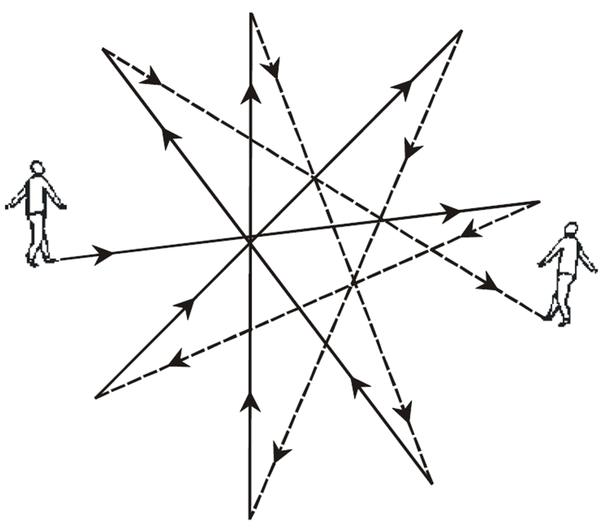 c) Marcha en estrella. Hay desviación que es hacia delante en un sentido y hacia atrás en el contrario, teniendo ambas la misma amplitud. Tiene el mismo significado que la lateralización en el Romberg. Aparece en los síndromes periféricos, el paciente se desviará hacia el lado afecto por hipotonía de origen laberíntico.
c) Marcha en estrella. Hay desviación que es hacia delante en un sentido y hacia atrás en el contrario, teniendo ambas la misma amplitud. Tiene el mismo significado que la lateralización en el Romberg. Aparece en los síndromes periféricos, el paciente se desviará hacia el lado afecto por hipotonía de origen laberíntico. d) Marcha en ballesta o en resorte: desviación en el mismo sentido y amplitud cuando va hacia delante y hacia atrás. Es también propìa de las afecciones laberínticas periféricas
e) Marcha en abanico. Desviación en un sentido sólo cuando camina hacia delante, o bien sólo cuando retrocede.
Con estos test se exploran los reflejos deitero-espinales de los miembros superiores mediante la valoración de las posibles desviaciones segmentarias de los miembros superiores en extensión. Su mayor utilidad reside en poder valorar el sistema vestíbulo-espinal en pacientes que no pueden mantenerse en pie y en los que, por tanto, no puede explorarse el Romberg, pero si se pueden realizar estas exploraciones en posición sentada. El paciente permanecerá sentado con los ojos cerrados, la espalda adosada al respaldo del asiento y la cabeza recta.
Se pueden realizar dos test:
- La prueba de brazos extendidos o prueba de los índices de Barany
- La prueba de la indicación de Barany.
 Prueba de brazos extendidos.
Prueba de brazos extendidos. Esta prueba fue propuesta pro Guettich en 1914, quien la denominó prueba de los brazos extendidos al frente. Se trata de observar la ausencia o la aparición de desviación de los miembros superiores en el plano horizontal, en el vertical y si las hay observar si son simétricas o no. Examina el tono muscular de los brazos, constituyendo un test para evaluar el sistema vestibuloespinal con relación a las extremidades superiores.
Existen dos forma de realizar esta exploración, estática y dinámica.
Estática: el paciente se coloca sentado con la espalada recta y perfectamente adosada al respaldo de la silla delante del examinador y extiende sus brazos con los dedos flexionados excepto el índice con el que señala. Se adopta esta posición del paciente para evitar influencias de posibles reflejos espinales del tronco o de los miembros inferiores, o la influencia de la posible contracción del trapecio asociada al extender los brazos. La cabeza se coloca en posición recta mirando hacia el frente. Ojos cerrados.
El explorador se colocará delante, con sus dedos índices inmóviles en extensión frente a los del paciente, de este modo puede observar los posibles desplazamientos o desviaciones en los índices del paciente con referencia a los del explorador. Se pueden apreciar desviaciones de los miembros superiores en el plano horizontal, en el vertical y su simetría o no.
Dinámica: es un método de sensibilización del anterior. El paciente, colocado en la misma posición que en el caso anterior, debe intentar desplazar los brazos al unísono desde sus rodillas verticalmente hacia arriba hasta un punto que se le ha marcado previamente. Con el explorador colocado frente al paciente, se valoran las desviaciones en el plano horizontal. Posteriormente, valoraremos las desviaciones en el plano sagital y frontal desplazando un brazo desde el lateral hacia delante. Su significación clínica es la misma que en la forma estática.
Se ha propuesto realizar esta maniobra tras una estimulación vestibular térmica, rotatoria o neumática de los laberintos. En un individuo sano no siempre aparece una desviación segmentaria de los brazos y cuando lo hace se dirige en el mismo sentido que la fase lenta del nistagmo provocado.
Prueba de la indicación de Barany.
Se trata de una variante de la prueba anterior introducida por Barany para aumentar la sensibilidad diagnóstica de la prueba, siendo una prueba en la que no solo se explora la función vestibular, sino que además la cerebelosa. Es una prueba dinámica. También se la denomina Past pointing and falling test y prueba de la desviación de los índices.
La base fisiológica de esta prueba se fundamenta en el hecho de que si ha un sujeto sano se le ordena realizar un movimiento con un brazo para señalar con el dedo índice un objeto colocado delante de el, lo hace de forma precisa, incluso con los ojos cerrados. Existe una diferencia importante entre la prueba anterior y esta, y es que mientras que la prueba de brazos extendidos es una pura reacción refleja vestibular, la indicación de Barany es consecuencia igualmente de una reacción vestibular reflejada en el tono muscular pero además interviene la disposición y la voluntad del paciente.
 Con el sujeto sentado frente al explorador y con los ojos cerrados se le ordena extender un brazo y colocar su dedo índice sobre el dedo índice del explorador o sobre un bojeto estático. A continuación se le ordena realizar movimientos repetitivos en el plano sagital con ángulo de unos 45º, señalando desde el nivel de su hombro al de la rodilla. También puede hacerse levantando el brazo por encima de la cabeza y bajándolo rápidamente hasta la posición inicial. Como referencia normalmente se utiliza el índice del explorador. Se repite la exploración con el otro brazo. Se observa si al realizar el movimiento hay desviaciones del brazo hacia adentro o hacia afuera.
Con el sujeto sentado frente al explorador y con los ojos cerrados se le ordena extender un brazo y colocar su dedo índice sobre el dedo índice del explorador o sobre un bojeto estático. A continuación se le ordena realizar movimientos repetitivos en el plano sagital con ángulo de unos 45º, señalando desde el nivel de su hombro al de la rodilla. También puede hacerse levantando el brazo por encima de la cabeza y bajándolo rápidamente hasta la posición inicial. Como referencia normalmente se utiliza el índice del explorador. Se repite la exploración con el otro brazo. Se observa si al realizar el movimiento hay desviaciones del brazo hacia adentro o hacia afuera. En una respuesta normal el índice del paciente no se desvía en el plano sagital
Si se producen desviaciones indican una hipoaexcitabilidad del laberinto hacía el lado en que se ha desviado el índice, debido a un reflejo vestibuloespinal compensatorio producido para mantener la posición.
En la patología cerebelosas pueden aparecer desviaciones unilaterales y disarmónicas, es decir, hacia el lado de la componente lenta del nistagmo si lo hubiese y de la posible lesión cerebelosa.
Quix y el propio Barany quisieron perfeccionar esta prueba y proponiendo maniobras específicas de la misma para explorar por separado cada canal y el aparato otolítico.
La exploración de los conducto horizontales se realiza tal como acabamos de exponer.
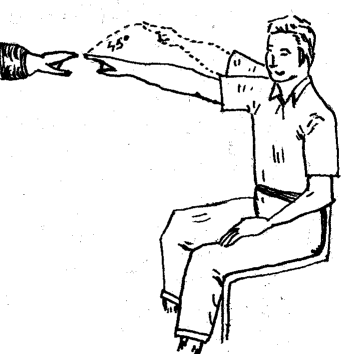 Para explorar los conducto verticales la maniobra es similar pero el movimiento de vaivén del brazo se ha de realizar en el plano horizontal con una amplitud de 45º hacia la derecha y hacia la izquierda. Se observa si hay desviaciones en el sentido de los conductos verticales.
Para explorar los conducto verticales la maniobra es similar pero el movimiento de vaivén del brazo se ha de realizar en el plano horizontal con una amplitud de 45º hacia la derecha y hacia la izquierda. Se observa si hay desviaciones en el sentido de los conductos verticales. Cualquier tipo de desviación en estas pruebas debe de considerarse como patológica
Desviación espontánea del indice de Quix
Quix aplicó esta prueba para la exploración de la función utricular y sacular mediante el estudio de la acción tónica del utrículo sobre los musculos flexo-extensores y la del sáculo sobre los separadores y aproximadores.
Para el utrículo la exploración se realiza con el paciente en la situación que hemos descrito para la prueba de indicacion de Barany. Se ordena al paciente realizar con el brazo movimientos horizontales de un lado a otro, estando flexionada la cabeza 30º hacia adelante que es la posición óptima de estimualción. Luego se repite con la cabeza en extension 15º que es la posición pésima de estimulación. En el sujeto normal no hay desviaciones del índice del paciente al realizar el movimiento horizontal con relación al punto de referencia que es el índice del explorador. Cuando hay un síndrome laberíntico hiperfuncionante predominan los músculos flexores del brazo y el indice del paciente, al realizar el movimiento horiontal, pasará por debajo del punto de referencia que es el índice del explorador tanto cuando la exploración se realiza con la cabeza en flexión como en extension. En los síndromes hipofuncionales el índice del paciente al realizar el movimiento pasará por encima del índice de referencia del explorador debido a que hay una disminución de tono de los flexores con aumento del de los extensores.
 Para la exploración de las sagitas saculares: sujeto sentado con los ojos cerrados, se le ordena señalar con su dedo índice un objeto que se encuentra en frente de él, normalmente es el índice del explorador, debiendo hacer un movimiento desde la rodilla al punto a señalar, realizando el movimiento en el plano sagital.
Para la exploración de las sagitas saculares: sujeto sentado con los ojos cerrados, se le ordena señalar con su dedo índice un objeto que se encuentra en frente de él, normalmente es el índice del explorador, debiendo hacer un movimiento desde la rodilla al punto a señalar, realizando el movimiento en el plano sagital. En el sujeto normal si a la vez que se realiza el movimiento del brazo se indica al paciente inclinar la cabeza hacia el hombro derecho o izquierdo no se produce ninguna desviación del índice. Esto es así porque la hiperexcitación que resulta de la posición óptima de la sagita izquierda y derecha está compensada por el juego fisiológico de los centros vestibulares. En caso de mal funcionamiento de una sagita en esta prueba se constataran desviación del incide hacia adentro o hacia afuera según el caso.
Si la sagita izquierda esta hipofuncionante hay una disminución del tono del abductores del brazo izquierdo aún cuando se coloque esa sagita en posición óptima de excitación, es decir, con inclinación de la cabeza sobre el hombro derecho, el índice izquierdo se desviará hacia adentro en addución.
Si por el contrario, la sagita esta hiperfuncionante es hiperexcitada y al realizar la prueba se producirá un aumento de tono de los abductores del respectivo brazo y se producirá una desviación del índice en abducción, hacia afuera, aún colocando la sagita en pésimas condiciones de estimulación.
- Prueba de Untenberger-Fukuda.
- Test get up and go.
Prueba de Unterberger-Fukuda (stepping test o waltzing test).
En 1938 Siegfried Unterberger y Hirsch propusieron el waltzing test y posteriormente Tadashi Fukuda propone el stepping test como una modificación para mejorarlo al introducir un método para cuantificar mejor los resultado de la prueba. En EEUU y Asia se ha denominado prueba de Fukuda y en Europa prueba de Unterberg. Para contentar a todos hoy se denomina Unterberger-Fukuda.
Es una prueba dinámica- También es conocida con los nombres de marcha sobre el sitio, marcha sostenida, o marcha simulada con ojos cerrados Está diseñada con el propósito de identificar asimetría en los reflejos vestibuloespinales producida por disfunción de la función vestibular periférica.
Método de realización: consiste en caminar 50-100 pasos en un minuto, sin moverse del sitio en ningún sentido, es decir, sin avanzar, con los ojos cerrados y levantando la rodilla al dar cada paso (marcha militar). La diferencia es que Unterberger realiza la prueba con los brazos pegados al cuerpo y Fukuda con los brazos extendidos al frente 90º.
Después de dar 30-40 pasos el paciente pierde su orientación al debilitarse la imagen mental que tiene de su entorno inicial y ha de utilizar sólo el SV para orientarse.
Es de utilidad realizar un sistema de marcas de referencia con cinta adhesiva en el suelo orientada a lo largo del plano sagital al comienzo de la prueba, o bien otro tipo de marcas
Parámetros a valorar:
La distancia recorrida por el paciente hacia adelante no tiene ningún significado.
Angulo de desplazamiento: es el ángulo formado entre la posición inicial y la final. No debe de sobrepasar aproximadamente 45-50 grados a un lado u otro en un individuo normal.
Angulo de rotación: la prueba mide si se ha producido una rotación del cuerpo al finalizarla con relación a la posición de inicio valorando el grado de la rotación y la dirección de la misma. Una rotación de hasta 30º se considera normal, una rotación superior en cualquiera de los dos lados se considera anormal.
En las lesiones laberínticas se produce una rotación del cuerpo hacia el lado lesionado o hipofuncionante como resultado de una actividad estática (reflejo vestíbulo-espinal) desigual entre los dos vestíbulos. Cuando la compensación del vestíbulo-ocular es completa puede revelar déficits de compensación del reflejo vestíbulo-espinal.
Amplitud de las oscilaciones. Es el desplazamiento del cuerpo al apoyarse de un pie al otro. Esto da una idea de la amplitud de los límites de estabilidad.
Los estudios sobre la sensibilidad y especificidad de esta prueba aconsejan interpretarla con cautela y siempre correlacionando su resultados con los de otras pruebas. También ha sido calificada como de poco útil para el cribado inicial de pacientes para determinar si tienen una deficiencia vestibular. La prueba va perdiendo fiabilidad cuanto más crónica es la patología.
 Test get up and go.
Test get up and go. Prueba levanta y anda o Timed up and go
Es una prueba que se usa para medir la habilidad de los pacientes (generalmente adultos y ancianos) para realizar diferentes tareas locomotoras que incluyen levantarse, andar y girar, por tanto no es una prueba que se utilice en el diagnóstico sino que se realiza como test clínico de movilidad para evaluar en las personas mayores el riesgo de caídas de forma que se pueda hacer una prevención en las personas que según esta prueba se consideran propensas a las caídas.
El sujeto sentado y con los ojos cerrados debe de levantarse de una silla en la que está sentado. La silla no ha de tener asideros de forma que al levantarse lo haga con la fuerza de las piernas, caminar una determinada distancia, unos tres metros, al lado de un muro, sin tocarlo, luego volver a retornar sin ayuda y por ultimo sentarse de nuevo en la silla. Se valora el tiempo que tarda el paciente en hacerlo. Se ha de cronometrar lo que tarda en hacer la prueba.
Pruebas de adaptación estática.
Comentamos estas pruebas a forma de reseña histórica.
En el año 1932 y 1933 Rademaker y Garcin respectivamente propusieron una pruebas que denominaron de adaptación estática para el estudio de las reacciones de equilibrio y que en su momento tuvieron algún predicamento cuando la Otoneurología todavía no estaba muy desarrollada y que hoy están muy superadas con la posturografía.
Se explora el equilibrio en un paciente que ha sido colocado a cuatro patas sobre una cama basculante y giratoria. En los pacientes afectos de trastornos laberínticos, dichas reacciones desaparecen cuando los movimientos son rápidos, persistiendo, en cambio, cuando los giros son lentos. En 1964 Francisco Morote en su libro sobre laberinto y postura informa que encuentra una mayor proporción de caídas en los enfermos laberínticos centrales que en los periféricos.
Para seguir visualizando este capítulo descargar tema completo![]()
