- EXPLORACIÓN DE LOS EJES OCULARES.
- EXPLORACIÓN DEL SISTEMA DE MANTENIMIENTO DE LA POSICIÓN DE LA MIRADA.
- EXPLORACIÓN DEL SISTEMA SACÁDICO.
- EXPLORACIÓN DEL SISTEMA DE SEGUIMIENTO OCULAR CONTINUO.
- EXPLORACIÓN DEL NISTAGMO ESPONTÁNEO.
- EXPLORACIÓN DEL NISTAGMO EVOCADO POR LA MIRADA.
- NISTAGMO POR SACUDIDA DE CABEZA.
- NISTAGMO POSICIONAL.
La exploración de los movimientos oculares, y por tanto del sistema oculomotor, forma parte de la exploración rutinaria en Otoneurología. La exploración del funcionamiento de cada uno de los sistemas oculomotores aporta una gran información clínica. La funcion de estos sistemas es mantener la estabilidad visual en todo momento, tanto en reposo como en las situaciones generadas por el movimiento cefálico y corporal.
En este capítulo se expone la exploración de la movilidad ocular que se puede realizar de forma inmediata, mediante la visualización de los movimientos oculares a ojo descubierto en consulta y sin más instrumentos que las gafas de Frenzel.
Cuando no se dispone de equipos instrumentales de registro para la visualización del comportamiento ocular, como son la ENG o la videonistagmografía, la oculomotricidad sólo se puede explorar de forma física inmediata tal como se expone en este capítulo.
Pauta para la exploración de la movilidad ocular.
Para una exploración sistemática se han de seguir los siguientes pasos, primero se explora la motricidad intrínseca, fundamentalmente las sacadas y el seguimiento ocular, a continuación el nistagmo espontáneo y el provocado.
- Exploración de los ejes oculares: alineación ocular.
- Exploración del sistema de mantenimiento de la posición de la mirada.
- Exploración del sistema de seguimiento ocular.
- Exploración del nistagmo espontáneo: sin fijación y con fijación visual.
- Exploración del nistagmo de la mirada.
- Exploración del nistagmo de sacudida de cabeza (head-shaking).
- Exploración del posicional nistagmo provocado.
- Exploración de la movilidad ocular.
Una de las funciones del SOM es mantener la alineación de los dos ojos.
El eje visual se define como una línea imaginaria que une el objeto o punto de fijación visual con la zona ocular foveal de la retina.
La alineación de los ejes oculares se explora mediante el test de oclusión alternante (Cover test). Se observará la presencia, ausencia o magnitud de cualquier tipo de desviación de los ejes visuales del globo ocular. Primero se realiza de forma unilateral: se ocluye y desocluye un ojo para observar el movimiento del otro ojo mientras el paciente fija un optotipo, tanto en visión lejana como próxima. A continuación se realiza de forma alternante: se ocluyen alternativamente ambos ojos mientras se observa el movimiento que realizan los ojos al retirar el oclusor de éstos. Con este test podemos observar si hay un movimiento coordinado de los dos ojos o hay una desviación de la mirada.
Se aconseja que sea este el primer sistema en ser explorado, ya que los fallos de este sistema pueden afectar al resto de los sistemas oculomotores.
La exploración se realiza pidiendo al paciente que fije la mirada un un objeto próximo (40 cm) y luego sobre un objeto lejano (6 m).
El paciente debe de ser capaz de mantener la fijación ocular en ambas situaciones durante 5 seg. sin oscilaciones y sin movimientos evidenciables.
Si la prueba no es satisfactoria se repite la exploración pidiendo al paciente que coloque su dedo pulgar unos 40 cm frente a su cara y que mantenga la mirada fija en él. De esta forma las aferencias adicionales de tipo propioceptivo pueden ayudarle a mantener la posición ocular.
No obstante, en pacientes no colaboradores hay que recurrir a la observación al azar de los movimientos oculares espontáneos.
Cuando la fijación no es adecuada se plantea:
- Falta de colaboración.
- Disminución del nivel de vigilancia, ya que si este está disminuido el mantenimiento disminuye en consonancia con el mismo.
- Identificar si el fallo en el mantenimiento es debido a algún movimiento ocular anormal: desviaciones tónicas o a nistagmos.
- Si el paciente, a pesar de su esfuerzo, es incapaz de mantener la mirada se ha de pensar en una lesión de los sistemas de mantenimiento de la posición de la mirada.
Las sacadas se exploran pidiendo al paciente que mire alternativa a dos puntos distantes del campo visual situados frente a él. Normalmente se utiliza el índice de cada mano del explorador situándose a unos 15 cm, frente al paciente.
Se ha de valorar la precisión final del movimiento ocular para alcanzar su objetivo (sacadas hipermétropes) y la rapidez o lentitud del movimiento sacádico.
Se explora pidiendo al paciente que siga con la mirada un objeto que se desplaza por delante de su campo visual de forma lenta y continua de derecha a izquierda y viceversa y de arriba abajo. Se aconseja realizar el movimiento, en el plano horizontal, en forma de péndulo lento, lo que se puede hacer con el dedo del explorador o bien con una pelota de tenis colgada de un hilo a la que se imprime un movimiento pendular. Los ojos del paciente deben de poder seguir el movimiento del objeto con precisión y es una exploración en la que subjetivamente el explorador puede visualizar bien cualquier alteración en el movimiento ocular uniforme sin necesidad de registro.
Cuando está alterado el seguimiento se muestra interrumpido por sacudidas oculares de recentración. Este tipo de seguimiento patológico se denomina seguimiento en rueda dentada ocular o seguimiento de tipo sacádico.
En el capítulo 05.1ª.10 se ha expuesto el concepto de nistagmo y su fisiología.
Al explorar la presencia o ausencia de nistagmo estamos explorando el reflejo vestíbulo-oculomotor. Se comienza la exploración con el paciente quieto, en reposo y sin estímulos.
El nistagmo espontáneo es el que puede observarse con el paciente sentado mirando al frente, es decir, con los ojos en posición neutra sin estímulos posicionales ni visuales. El nistagmo así observado se califica de nistagmo espontáneo auténtico.
Su presencia, por sí mismo, ha de tomarse como un signo patológico, ya que significa un cambio en la actividad basal del generador nistágmico central y es una situación que condiciona el resto de la exploración ocular.
Es el síntoma que con más claridad informa del estado del SV y en muchos casos será la clave del diagnóstico. Cuando es patológico lo más normal es que asocie otros síntomas relaciones con trastornos del equilibrio que también ayudaran al diagnostico. Otras veces, puede aparecer como un síntoma aislado en ausencia de otros síntomas.
Uno de los principales hándicap que plantea esta exploración es que para que puede visualizarse bien el nistagmo, debe de explorarse con los ojos abiertos y cerrados, ya que un nistagmo de intensidad muy ligera puede no ser visible con los ojos abiertos pero si puede observarse con los ojos cerrados. Si lo que se está haciendo es una exploración física en la que no se dispone de tecnología de registro del nistagmo no es posible la exploración con ojos cerrados, ya que en la exploración física el explorador visualiza el ojo directamente para valorar el fenómeno. Por tanto, la exploración física del nistagmo sin registro del mismo es limitada, al punto que así solo se pueden visualizar un 25% de los nistagmos espontáneos. El resto sólo son detectables si aplicamos técnicas complementarias de registro del mismo.
Para poder eliminar la fijación visual de forma clínica se puede recurrir a las gafas de Barthels o de Frenzel que permiten mejorar la visualización del ojo del paciente por parte del explorador y eliminar la fijación de la mirada. Posteriormente en el capítulo de pruebas complementarias expondremos las diversas técnicas de que se disponen en la actualidad para el registro y estudio del mismo. Aquí, en este tema, se expone su exploración física sin tecnología complementaria.
Exploración del nistagmo espontáneo con fijación visual.
Esta exploración consiste en comprobar si el nistagmo espontáneo observado al fijar la mirada en un punto. La exploración se realiza pidiendo al paciente que fije la mirada en un punto situado frente al propio paciente, a una distancia aproximada de 1 metro. Este punto de referencia puede ser un dedo del explorador y comprobar si al fijar la mirada el nistagmo espontáneo desaparece, disminuye o no cambia. Este fenómeno de inhibición del nistagmo se denomina inhibición cerebelo-vestibular.
Para poder eliminar la fijación visual de forma clínica se puede recurrir a las gafas de Barthels o de Frenzel. Posteriormente en el capítulo de pruebas complementarias expondremos las diversas técnicas de que se disponen en la actualidad para el registro y estudio del mismo. Aquí, en este tema, se expone su exploración física sin tecnología complementaria.
Características del nistagmo espontáneo.
El nistagmo espontáneo presenta una serie de características que han de ser valoradas, y que son válidas para todos los tipos y formas de nistagmo. Ahora bien, se ha de tener en cuenta que el nistagmo espontáneo puede evolucionar en el tiempo y sus características pueden cambiar en el transcurso de su exploración según el entorno visual, la dirección de la mirada o la posición de la cabeza.
La primera y más sencilla apreciación es comprobar si el nistagmo es bilateral o unilateral, conjugado o disociado.
- Morfología.
Morfológicamente se distinguen tres tipos:
- En resorte: aquél en el que se pueden distinguir una fase lenta y otra rápida, de dirección opuesta. Es la forma clásica de nistagmo.
- Pendular u ondulatorio: en el que no se pueden distinguir fase lenta y fase rápida, ya que las dos son iguales. Sólo se observa que los ojos se van desplazando de un lado a otro a mayor o menor velocidad.
- Irregular: el que no se ajusta a los criterios de los dos anteriores.
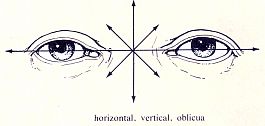
▪ Dirección.
La dirección del nistagmus se nombra de forma convencional según el sentido de su fase rápida, si bien en realidad la dirección del nistagmo propiamente dicha seria la de la desviación lenta. El hecho de que se denomine clínicamente por la dirección de la fase rápida es por que esta se visualiza con mayor facilidad que la lenta.
Los ojos se pueden mover alrededor de 3 ejes: anteroposterior, horizontal y vertical. Según su dirección puede ser:
- Horizontal o rotatorio. Nistagmo horizontal es el que bate en dirección lineal horizontal, es decir, en dirección transversal al eje mayor de la cara, aproximadamente paralela a la línea que une ambos globos oculares. El movimiento del ojo al realizar le movimiento ocular sobre su eje axial puede no ser puramente horizontal sino que puede se más o menos torsional o rotatorio. Esta forma rotatoria no suele ser pura sino mixta denominada horizonto-rotatorio.
Unos y otros, por el sentido de la fase rápida pueden ser derechos e izquierdos, según aquella se dirija hacia la derecha o hacia la izquierda.
- Vertical superior, inferior y rotatorio. Es también llamado atípico.
- Mixto. La forma rotatoria se conoce como una forma mixta: horizonto-rotatorio, vertical-rotatorio y diagonal.
Un nistagmo puede cambiar de dirección según la posición cefálica o la dirección de la mirada. Frecuencia.
La frecuencia de las oscilaciones nistágmicas puede ser: baja, menor de una por segundo, media, una a dos por segundo, o elevada, hasta quince por segundo.
La frecuencia de un nistagmo puede ir cambiando. pero hay que tener en cuenta que la velocidad de la fase rápida no varía nunca, la que lo hace es la velocidad de la fase lenta.
Ritmo.
El nistagmo de origen periférico tiene un ritmo preciso, es un nistagmo isocrono, es decir, presenta el mismo tiempo entre sacudida y sacudida. Este tiempo que hay entre cada sacudida se denomina intervalo. El nistagmo falto de isocronía con intervalos diferentes entre sí se denomina disrítmico.Amplitud. La amplitud es la medida de cada oscilación nistágmica. Esta puede ser desde fina, menor de 1 mm., media, 1 a 3 mm. o hasta grande, mayor de 3 mm. Se dice que el nistágmo es isométrico cuando la amplitud es muy similar en todas sus sacudidas.
Intensidad.
La intensidad del nistagmo es igual a la amplitud multiplicada por la frecuencia.
Clínicamente se juzga de forma subjetiva según la impresión del explorador. Viene definida por la ley de ALEXANDER, quien observó que un nistagmo horizontal es más intenso cuando los dos ojos miran hacia el lado de la fase rápida. Posteriormente Daroff aplicó esta ley para los nistagmos verticales.
Anderson estableció según la intensidad un escala clasificatoria de los nistagmos en grados:
- Grado I: el nistagmo aparece sólo cuando la mirada se dirige hacia el lado de su fase rápida.
- Grado II: el nistagmo aparece cuando la mirada es hacia el frente y hacia el lado de la fase rápida.
- Grado III: el nistagmo aparece en cualquier dirección de la mirada, incluso cuando la mirada se dirige hacia el lado contrario de su latido.
La cuantificación exacta requiere de registro nistagmográfico.
Duración.
También se ha denominado “exploración del nistagmo espontáneo en todas las direcciones de la mirada”, o exploración del nistagmo direccional.
Una vez comprobada la existencia de un nistagmo espontáneo auténtico se ha de observar su comportamiento en las diferentes posiciones oculares: al frente, derecha, izquierda, arriba y abajo (esquema de Frenzel). En cada una de estas posiciones se han de explorar sin fijación y con fijación visual.
Nistagmo de la mirada sin fijación ocular.
Se explora invitando al paciente a que mire primero hacia el frente y luego con unos 10-20-30º de desviación hacia la derecha, hacia la izquierda, hacia arriba y hacia abajo. Si aparece un nistagmo su dirección normal es la de la mirada. Se aconseja explorarlo siempre con gafas de Frencel. Es imposible de reconocerlo cuando hay un importante nistagmo espontáneo horizontal.
Se le denomina regular cuando no aparece al mirar al frente y sólo lo hace al mirar en otras direcciones. Se denomina irregular cuando aparece al mirar al frente y cambia según la dirección de la mirada. Cada posición de la mirada se ha de mantener 20 seg.
Se le incluye entre los nistagmos espontáneos pero en realidad es provocado, pues se desencadena por el estimulo nistagmogénico que supone el mirar.
Es importante conocer que la identificación de un nistagmo de la mirada no es fácil ya que puede ser confundido con el nistagmo fisiológico que aparece en la mirada lateral extrema. El auténtico nistagmo direccional, o de la mirada patológico, es que aparece nada más iniciar el movimiento de mirada lateral entre los 10º y los 20º, siempre es aconsejable verlo con gafas de Frenzel o mediante registro.
El nistagmo de mirada extrema, se conoce también con el nombre de nistagmo de punto final mata se presenta al fijar la mirada en los extremos del campo visual, este se presenta cuando la mirada se desvía más de 40-45º en el ángulo visual desde la línea media. Es de tipo espasmódico horizontal u horizontal-rotatorio, moderado a severo y desaparece después de unos pocos segundos. Aparece en el 60% de los sujetos sanos. Se pueden considerar tres tipos de este nistagmo de fatiga, nistagmo de punto final no sostenido y nistagmo de punto final sostenido.
El nistagmo de fatiga: es el que puede aparecer cuando el sujeto mantiene la mirada en posición extrema hacia un lado durante más de 30 segundos. Se va haciendo cada vez más rotatorio cuanto más extrema y prolongada es la desviación. Aparece en el 50% de los individuos normales tras un periodo de latencia que oscila entre 40 y 120 seg. por lo que es raro encontrarlo en la exploración clínica ya que raramente se mantiene una posición extrema de la mirada tanto tiempo. Va aumentando de intensidad según se mantiene más tiempo la mirada extrema. Es transitorio, horizontal u horizontorrotatorio y es más frecuente que aparezca en sujetos neuróticos.
El nistagmo de fatiga: es el que puede aparecer cuando el sujeto mantiene la mirada en posición extrema hacia un lado durante más de 30 segundos. Se va haciendo cada vez más rotatorio cuanto más extrema y prolongada es la desviación. Aparece en el 50% de los individuos normales tras un periodo de latencia que oscila entre 40 y 120 seg. por lo que es raro encontrarlo en la exploración clínica ya que raramente se mantiene una posición extrema de la mirada tanto tiempo. Va aumentando de intensidad según se mantiene más tiempo la mirada extrema. Es transitorio, horizontal u horizontorrotatorio y es más frecuente que aparezca en sujetos neuróticos.
El nistagmo de punto final no sostenido es quizás el nistagmo "fisiológico" más frecuente encontrado en la clínica. Su aparición nunca se ha estudiado estadísticamente ni se han analizado sus registros cuantitativos.
El nistagmo de punto final sostenido comienza inmediatamente o varios segundos después alcanzar una posición excéntrica de la mirada lateral. Existe un desacuerdo considerable sobre cómo distinguirlo del nistagmo patológico patológico provocado por la mirada.
De todas formas, un nistagmo que aparece con una mirada lateral a 30° o menos de la línea media se considera empíricamente patológico. En la practica la distinción entre nistagmo de la mirada fisiológico y patológico es a veces difícil de discernir y puede resultar hasta imposible. Sólo un nistagmo discreto con una amplitud fácilmente identificable puede considerarse inequívocamente patológico.
Nistagmo de la mirada con fijación ocular.
Se sigue la misma sistemática que para la exploración sin fijación ocular pero indicando al paciente que fije la mirada en un punto señalado.
También conocido como nistagmo por agitación, o por movimiento cefálico. En la literatura inglesa Head Shaking Nystagmus y en la alemana Hopfchüttelnystamus.
Se trata de un nistagmo latente de origen laberíntico que aparece potenciado por los movimientos de la cabeza, si bien en la mayoría de los tratados de Otoneurología se considera que con esta maniobra únicamente se consigue que aparezcan nistagmos latentes de origen ocular. Se trata de una prueba dinámica de exploración de exploracion del nistagmo espontáneo.
Es el nistagmo que surge inmediatamente después de realizar una serie de sacudidas o desplazamientos de la cabeza rápidamente en el plano horizontal o vertical durante 10 o 20 segundos y tras proceder a una parada brusca del movimiento cefálico.
No se realiza de forma rutinaria ya que es un bajo predictor de enfermedad vestibular.
Realización:
Paciente sentado o tumbado con los ojos abiertos a poder ser detrás de unas gafas de Frenzel en una habitación semioscura u oscura, con o sin registro nistágmico.
Con cuidado, pero deforma vigorosa, se realiza un desplazamiento de unas 30 veces de la cabeza del enfermo en el plano horizontal estando inclinada 30º hacia adelante, o en el vertical hacia arriba y abajo a un ritmo de 2 desplazamientos por segundo y con una amplitud de 90º.
Parada brusca con la mirada al frente.
Valoración del nistagmo durante dos o tres minutos.
Se han descrito dos variantes de esta prueba.
- Test bifásico de movimiento de la cabeza de Kamei. Los pacientes son sometidos a una doble maniobra de desplazamiento de su cabeza, la primera con los ojos abiertos y la segunda con los ojos cerrados. Se puede observar la aparición de una respuesta secuencial de un nistagmo alternante, debido a que en la primera fase el nistagmus batía hacia el lado sano y en la segunda hacia el oído enfermo. Algunos autores han encontrado una respuesta de dirección contraria.
- Existe una segunda variante de exploración propuesta por Meyer zum Gotterberger. Paciente sentado en una habitación con luz, y se valora su agudeza visual con la cabeza en reposo. El explorador desplaza a continuación la cabeza del paciente en el plano horizontal a una velocidad de dos movimientos por segundo y con una amplitud de 10 a 20º. La agudeza visual se deberá medir durante el desplazamiento de la cabeza y se comparará con los valores en reposo. En los sujetos normales solo hay un pequeño descenso de la agudeza visual durante el movimiento, en cambio cuando hay alguna alteración laberíntica surge una gran confusión en la lectura, puesto que la agudeza visual puede disminuir a la mitad.
Los mecanismos que originan dicho nistagmo son poco conocidos y se han propuesto estos:
- Estímulo vestibular endolinfático provocado por el movimiento de la cabeza que se regiría por las leyes de Edwald. Los movimiento bruscos de la cabeza producen una estimulación laberíntica que potencia impulsos patológicos nistagmogénicos subliminares, independientemente de la topografía de la lesión. La aparición en sujetos normales se explica por un fenómeno de hisperexcitabilidad fisiológica y posiblemente estos sujetos sean también vegetativamente lábiles e hipersensibles al mal de mar.
- Por la estimulación propioceptiva cervical.
- Por el componente quinético central vinculado a una asimetría en el almacenaje del nistagmo o una liberación de mecanismos superiores o inhibidores del nistagmo.
En la práctica este tipo de nistagmo provocado no se explora pues no se la ha encontrado un valor diagnóstico o topográfico ya que aparece en todos los tipos de vértigos tanto periféricos como centrales, e incluso en sujetos normales. Su mayor interés es el evidenciar un nistagmo latente.
Se entiende por nistagmo posicional que el aparece debido a la posición que adopta la cabeza con relación al plano de gravedad.
Tras la exploración del nistagmus espontáneo, del evocado por la mirada y el que puede producirse por agitación cefálica se ha de proceder a la exploración de posibles tipos de nistagmos desencadenados por cambios posicionales cefálicos. Estas exploraciones pueden provocar o no la aparición de nistagmo como respuesta a la estimulación del SV al cambiar su posición.
Antes de realizar estas pruebas posicionales se ha de tener en cuenta que conllevan una movilización cervical por lo que se han de valorar posibles limitaciones y antecedentes cervicales.
En la valoración de las características del nistagmo posicional, se ha de añadir una nueva, además de las que ya hemos expuesto en la valoración del nistagmo espontáneo, que es la latencia, entendiendo como tal el tiempo que el ojo tarda en iniciar el movimiento nistágmico tras un estimulo determinado que lo provoca.
La exploración física del nistagmo posicional provocado se pueden realizar dos tipos de pruebas o maniobras: estáticas y dinámicas. Estas pruebas han tenido muchas denominaciones dando lugar a cierto confusionismo, pero desde el año 2009 y por consenso general se ha adoptado el término de nistagmo posicional, que agrupa al que puede aparecer al realizar maniobras posicionales cefálicas tanto de forma estática como dinámica. Se refiere al que aparece o cambia su forma o intensidad, cuando la cabeza adopta determinadas posiciones. A la sensación de mareo o vértigo que puede acompañar a estas maniobras, se la denomina vértigo posicional.
La exploración para ver si se desencadena nistagmo posicional se realiza mediante dos tipos de pruebas:
- Estáticas: consisten en colocar la la cabeza en terminadas posiciones mediante un movimiento lento, observando si aparece nistagmos al adoptar la cabeza cada una de las posiciones que conlleva esta exploración.
- Dinámicas: consiste en colocar la cabeza en determinadas posiciones imprimiendo para ello a la cabeza movimientos veloces para alcanzar la posición.
Sobre cual de los dos tipos de maniobras debe de realizarse la primera no hay acuerdo, si bien generalmente se considera más oportuno comenzar por las dinámicas a fin de evitar que las otoconias se hayan dispersado antes de hacer la exploración dinámica.
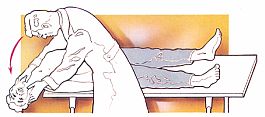 Pruebas posicionales dinámicas.
Pruebas posicionales dinámicas. Consisten en realizar diversos cambios posicionales con la cabeza del paciente y observar si con los mismos aparece un nistagmo de posición que puede estar acompañado o no de sensación vertiginosa.
Se las conoce como test posicionales dinámicos ya que el estimulo es un movimiento cefálico.
Se pueden realizar:
Test o maniobra de Dix-Halpike.
La exploración se realiza mediante la prueba clásica del test de Dix-Hallpike. También se denominan maniobras de Bárány o de Nylén-Bárány.
Técnica de realización.
Antes de iniciar la maniobra se ha de informar al paciente de los movimientos que se van a realizar y de la sensación vertiginosa que se puede provocar acompañada de sintomatología vegetativa, molestias que desaparece en un minuto. Durante la realización de toda la maniobra el paciente ha de mantener los ojos abiertos para que el explorador pueda observar la aparición de un posible nistagmo; cuando tenga sensación vertiginosa deberá comunicarlo al explorador. Se ha de quitar gafas, audífonos y pendientes si son grandes.
El paciente se coloca sentado a lo largo de una camilla. En esta posición se observa que el paciente no presenta ningún vértigo, ni nistagmo espontáneo, ni desviaciones de la cabeza o el cuerpo.
A continuación el explorador sujetará el cuello o la cabeza del paciente con las dos manos durante toda la exploración. Se gira la cabeza del paciente 45º hacia el lado que se quiere explorar y rápidamente se tumba al paciente colocándolo en decúbito supino, dejando caer hacia atrás, en bloque, cabeza y tronco. La cabeza ha de quedar colgando fuera de la camilla extendida hacia abajo unos 20-30º por debajo del plano horizontal de la camilla. La cabeza permanecerá rotada 45º, tal y como estaba rotada al iniciar la exploración. Alcanzada la posición exploratoria se ha de observar si aparece o no nistagmo y si el paciente experimenta o no sensación vertiginosa rotatoria que refiere como geotrópica.
Cuando aparece nistagmo lo más frecuente es que tenga las características de un nistagmo posicional periférico, lo que es típico del VPPB. Es un nistagmo que aparece tras una latencia de unos 5 a 10 seg., excepcionalmente la latencia puede alargarse hasta 30-40 seg. Se observará el nistagmo rotatorio geotrópico y se ha de mantener la cabeza en la posición que lo ha provocado hasta agotarse. Es transitorio, dura entre tres y treinta segundos, desapareciendo por fatiga, pero puede llegar a durar hasta 40 seg. antes de agotarse. Si aparece nistagmo la prueba se considera positiva.
Agotado el nistagmo se incorpora al paciente a la posición de sentado continuando con la cabeza rotada 45º. Entonces reaparece sensación vértiginosa si bien menos intensa; esta sensación rotatoria es en sentido contrario, acompañado de un nistagmo rotatorio también en sentido contrario. Tanto la duración de este segundo vértigo como la del nistagmo que lo acompaña es más corta y este fenómeno es lo que se denomina inversión del vértigo.
De esta forma se han de repetir las tres posiciones de que consta la exploración: derecha, izquierda e hiperextensión. La exploración de cada posición ha de durar como mínimo 40 segundos.
Casi siempre el interrogatorio orienta sobre cual va a ser el lado afecto, siendo aconsejable comenzar a realizar la maniobra por el lado afectado, luego el otro lado. Si se repite la maniobra varias veces, el nistagmo va disminuyendo cada vez en intensidad e incluso puede llegar a desaparecer: se dice que la maniobra desencadenante produce habituación.
Cuando el nistagmo que aparece es de dirección cambiante se ha de valorar si es geotrópico o ageotrópico en las diversas posiciones.
Maniobra de Pagnini-McClure o Roll Test.
Se realiza para explorar el canal semicircular horizontal.
Técnica de realización.
Se coloca al paciente en decúbito supino sobe una camilla, con la cabeza flexionada hacia hacia adelante unos 30°b con respecto al plano horizontal, se gira la cabeza 90° hacia un lado y luego hacia el otro siendo el oído a explorar el del lado al que se gira la cabeza. Se observa la posible aparición de nistagmo en cada una de las posiciones.
Pruebas posicionales estáticas.
La posible aparición de un nistagmo en diferentes posiciones estáticas de la cabeza estaría producido por la fuerza que puede ejercer la gravedad como estimulante sobre los receptores vestibulares en cada una de las posiciones cefálicas. Se ha descrito diferente protocolos de exploración variando fundamentalmente en el número de posiciones en las que se ha de ir colocando la cabeza sucesivamente. Hoy se recomienda realizar la exploración en estas cuatro posiciones:
- Decúbito supino, con la cabeza a la misma altura que el cuerpo.
- Decúbito lateral derecho: Podemos comen-zar girando sólo la cabeza 90º hacia la de-recha y después, dependiendo del resultado y de los problemas cervicales del paciente, girar todo el cuerpo.
- Decúbito lateral izquierdo.
- Hiperextensión cefálica o posición de Rose.
Se aconseja que los cambios de posición se realicen lentamente, permaneciendo al menos 30 segundos en cada posición. Se aconseja utilizar gafas de Frenzel.
Para seguir visualizando este capítulo descargar tema completo![]()
