-
Concepto.
-
Etiopatogenía.
-
Bacteriología.
- Anatomía patológica.
Se reconocen dos entidades de otitis media crónica:
- Otitis media crónica supurativa, que se trata en este tema.
- Otitis media crónica colesteatomatosa, tema 11.3ª.
 CONCEPTO.
CONCEPTO. También llamada otitis media supurativa benigna, otitis media crónica simple o benigna, otitis media mucosa crónica activa, oto-mastoiditis crónica y timpanomastoiditis crónica. Por la naturaleza de sus secreciones se la ha llamado también otorrea mucosa y otitis crónica mucopurulenta.
Consiste en la inflamación de la mucosa del oído medio, de las celdas mastoideas y, a veces, de la trompa, de duración prolongada o persistentes, que se mantiene en el tiempo y se manifiesta por supuración otorréica continua o intermitente a través de la membrana timpánica perforada.
El adjetivo crónica implica una idea de tiempo de duración larga. El elemento fundamental que establece el criterio de cronicidad de esta patología otológica es la lentitud o permanencia de los cambios hacia un estado inflamatorio crónico de la mucosa de la caja, mastoides y trompa.
Históricamente los conceptos que se han tenido sobre esta patología han ido cambiando, y sirva como ejemplo la definición dada en el cuarto simposium internacional sobre OMC celebrado en 1982: se define como una inflamación de la mucosa del oído medio por un período superior a tres meses y que se manifiesta o como una efusión persistente por detrás de la membrana timpánica (intacta), sin sintomatología flogística aguda, o en forma de una otorrea que drena a través del tímpano perforado.
En 1980 Paparella introduce el término de otitis media crónica silente aplicándolo a un tipo de patología inflamatoria crónica del oído medio sin perforación timpánica ni otorrea y con tímpano integro.
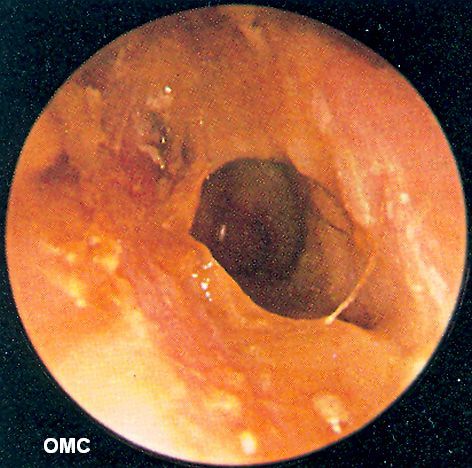
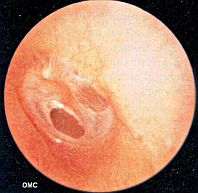
La mucosa en este proceso sufre una serie de cambios característicos y hay una perforación timpánica, generalmente de la pars tensa, que puede ser central o marginal. Cuando la perforación es marginal y además afecta a la pars flaccida, existen menos probabilidades de que se trate de una OMC supurativa y más que se trate de una OMC colesteatomatosa o colesteatoma.
La evolución natural de esta enfermedad no es hacia la curación como ocurre en la OMA. La OMC supurativa, bien por el éxito del tratamiento o por la mejoría de las condiciones del paciente, sobre todo cuando la perforación es central, puede llegar a la inactividad, pero ello no conlleva una vuelta a la integridad anatómica y funcional del oído, sino que deja una serie de secuelas o procesos residuales. Los cambios producidos son irreversibles y pueden incluir: perforación timpánica, tejido patológico intratable, necrosis de huesecillos, fijación osicular, osteoneogénesis, timpanoesclerosis de oído medio y miringoesclerosis.
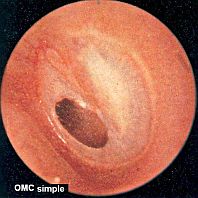
La OMC simple se diferencia de la colesteatomatosa por la rara ausencia de complicaciones y por ser tributaria de un tratamiento médico o quirúrgico menos agresivo.
Se ha de tener en cuenta que la OMC aunque se encuentre en una fase aparentemente inactiva es un proceso activo y evolutivo.
 ETIOPATOGENIA.
ETIOPATOGENIA. § Su origen más frecuente es que se produzca como consecuencia de una OMA, única o repetida, que deja como secuela una perforación timpánica. Con frecuencia su comienzo tiene su origen en patología otológica de la infancia. Cuando las noxas siguen actuando y los tratamientos no son efectivos el oído medio desarrolla una OMC.
El factor más importante en la cronificación de una OM es el déficit en la función tubárica. Si la situación infecciosa rinofaríngea y tubárica que produce la OMA no cesa, en uno de los brotes, o en el primero, la perforación timpánica no se resuelve, se mantiene continuamente activa supurando, haciendo que la enfermedad se cronifique. Si bien el origen mas frecuente son las OMA repetitivas, en algunos casos, una primera OMA puede ser ya directamente el origen de una OMC.
Esta situación mantenida de infección rinofaríngea y tubárica puede estar propiciada por los catarros de las vías aéreas superiores, las infecciones del anillo linfático de Waldeyer, la hipertrofia adenoidea, las rinosinusitis y las desviaciones septales; por tanto es necesario corregir estas patologías para que la OMA no llegue a la cronicidad.
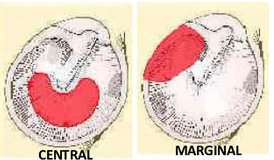 § Las perforaciones marginales se suelen producir en el transcurso de otitis hipervirulentas que cursan con necrosis extensas de mucosa y de las paredes óseas de la caja.
§ Las perforaciones marginales se suelen producir en el transcurso de otitis hipervirulentas que cursan con necrosis extensas de mucosa y de las paredes óseas de la caja. La evolución más frecuente es que se produzca un crecimiento de la epidermis del CAE o de la cara externa timpánica hacia el interior del oído medio generando un colesteatoma.
Antiguamente se podía observar una forma clínica de OMA calificada como necrotizante, la cual en un solo episodio ya dejaba directamente como secuela una OMC. Hoy su presentación es muy rara.
§ Otitis serosas no tratadas. La patología tubárica da lugar a OSM que puede ser causa de trastornos tróficos de la membrana timpánica, con aparición de zonas atróficas que toman el aspecto de perforaciones cubiertas. En esta situación, un brote agudo de OMA destruye fácilmente el tímpano en su zona debilitada y se establece una perforación persistente.
§ Postraumátícas. Una perforación postraumática si no cierra espontáneamente corre el riesgo ser causante de infecciones repetitivas del oído medio pudiendo dar lugar al establecimiento de una OMC simple.
§ El terreno alérgico y un mal estado general pueden favorecer la cronicidad.
 Como hemos dicho, la OMC una vez tratada la infección puede permanecer inactiva, pero el oído sigue estando expuesto a una serie de factores que en cualquier momento pueden producir una recaída infecciosa supurativa del tipo característico de esta enfermedad. Cada infección que padezca el oído va a agravar las lesiones residuales ya existentes e incluso puede ser origen alguna complicación.
Como hemos dicho, la OMC una vez tratada la infección puede permanecer inactiva, pero el oído sigue estando expuesto a una serie de factores que en cualquier momento pueden producir una recaída infecciosa supurativa del tipo característico de esta enfermedad. Cada infección que padezca el oído va a agravar las lesiones residuales ya existentes e incluso puede ser origen alguna complicación. El odio con OMC está expuesto a diferentes factores que pueden ser causantes de infecciones repetitivas:
- Acceso de gérmenes al oído medio a través de la trompa procedentes de infecciones rinofaríngeas (catarros, vegetaciones, malformaciones). Esta penetración retrógrada por vía tubárica está favorecida con ocasión de las maniobras de Valsalva.
- Contaminación de la caja por vía externa. A través de la perforación pueden penetrar gérmenes procedentes del CAE, especialmente arrastrados por la entrada de agua.
- Factores mucosos: la mucosa del oído medio es siempre muy inestable y además en esta patología es una mucosa enferma con un sistema mucociliar básico para el drenaje y también un sistema defensivo inmunitario y enzimático deficitario.
- La presencia de lesiones fungosas, ricas en cristales de colesterina (granuloma colesterínico), sin ser específicas del oído medio, si son un factor de mantenimiento y de dificultad de curación de la otorrrea. Las lesiones pueden ir desde un edema de la mucosa del oído medio hasta verdaderas degeneraciones fungosas y poliposas.
- Infección mastoidea: el aditus ad antrum puede estar bloqueado por edema y por hiperplasia de la mucosa. Siempre hay lesiones en la mastoides. La infección del oído medio puede estar muchas veces mantenida no por los gérmenes de la caja del tímpano, sino por un foco infeccioso mastoideo crónico. La neumatización de la mastoides también influye; así, la mastoides hipoplásica, con poca neumatización, se defiende mal de la infección, por lo que con frecuencia se asociará a una OMC.
- Patogenia nasosinusal. En el 70% de los casos la OMC, sobre todo en el niño, aparece ligada a infecciones rinofaríngeas y rinosinusales: adenoiditis, rinofaringitis y sinusitis.
- Déficit inmunitario: más que de tipo general, que puede ser detectado mediante pruebas de laboratorio y corregido con tratamiento, en la OMC se trata de un déficit de inmunidad local de las mucosas, cuya determinación, mecanismos y corrección son poco conocidos.
- Aireación del oído medio. La aireación del oído medio humano no es fácil, particularmente a nivel atical. Entre la caja y el antro sólo hay dos aberturas de comunicación constantes que están situadas entre los pliegues de los ligamentos: entre estribo y tendón del tensor tympani, y entre el tendón del estapedio y la apófisis corta del yunque. La comunicación del resto de los recesos varía mucho según los individuos. La inflamación del oído medio dificulta la ventilación que debe funcionar a través de estas aberturas y puede perpetuar el proceso al impedir la aireación y el drenaje del antro y la mastoides. El mantenimiento de un estado inflamatorio crónico produce cambios irreversibles en la mucosa y en el hueso del oído.
- Se he dicho que el depósito de complejos inmunes también influye en la cronificación del proceso así como la liberación de citokinas, leucotrienos y ciertos neuromoduladores (VIP, sustancia P, CGRP) que pueden ser otro factor desencadenante de cambios en la mucosa.
BACTERIOLOGÍA.
Es diferente a la de la OMA (monomicrobiana).
La primera diferencia es que la OMC presenta una bacteriología polimicrobiana compuesta por una flora mixta de aerobios y anaerobios.
A los gérmenes habituales de la OMA se suman otros gramnegativos como la Pseudomona y el S aureus, que suelen ser los predominantes. Además puede asociar flora anaerobia como el Streptococus anaerobio, a lo que se debe el mal olor típico que puede acompañar a estas infecciones.
Esta diferencia bacteriológica entre OMA y OMC radica probablemente en que, mientras que en la OMA el germen aislado suele ser el causante del proceso en un oído previamente sano, en la OMC se trata de un proceso inflamatorio que se infecta.
Se han alegado algunos mecanismos que pueden explicar este carácter polimicrobiano: un germen disminuye las defensas del huésped facilitando la infección secundaria por otro germen; diferentes gérmenes pueden suministrar elementos necesarios para el crecimiento de otras bacterias; cambios en el pH local; disminución de la PO2 producida por la multiplicación bacteriana aerobia que favorecería el desarrollo de anaerobias.
Los gérmenes pueden tener varios orígenes:
Saprofitos del CAE: Staphilococcus aureus, Proteus mirabilis.
Flora del cavum: Streptococcus, Corynebacteryum, Klebsiella.
Exógenos: Pseudomonas aeruginosa, Proteus mirabilis, Escherichi coli, Alloiococcus otitidis (niños).
Hongos: Aspergillus.
El estudio bacteriológico de las OMC no es fácil, ya que para obtener muestras fiables la toma ha de hacerse directamente del foco infeccioso, bien en el curso de un examen o durante una intervención quirúrgica. Se realiza aspirado directamente el exudado o pus del odio medio con una aspirador conectado a un contenedor-trasportador. Las muestras realizadas con torunda suelen ser de mala calidad y en ningún caso resultan representativas de los microorganismos existentes en el oído medio ya que está contaminada con la microbiota habitual del canal del oído externo. Si la toma de muestras no se ha hecho bien, muchas veces el cultivo da valor a un germen que no es nada más que un saprofito banal del CAE. Conviene saber que en los exudados óticos se investigan de rutina bacterias aerobias y hongos. Si se solicita cultivo de bacterias anaerobias una parte de la muestra obtenida por aspiración se puede inocular en frasco de hemocultivo para anaerobios (volumen recomendado de 3 a 10 ml) y mantenerse a temperatura ambiente. Si el volumen de muestra es escaso se puede enviar en la misma jeringa de inmediato (no usar tubo neumático).
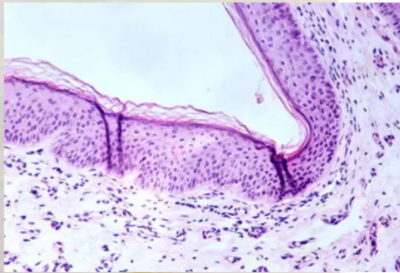 ANATOMÍA PATOLÓGICA.
ANATOMÍA PATOLÓGICA. En una fase aguda temprana se producen cambios patológicos mucosos y óseos que son reversibles.
Cuando el proceso es ya crónico la afectación inflamatoria es irreversible limitándose casi exclusivamente al revestimiento mucoso, siendo un proceso inflamatorio similar al que se produce en cualquier mucosa de revestimiento que esté afectada por una infección mantenida: edema, vasodilatación, infiltración celular e hipersecreción glandular. El engrosamiento de la mucosa puede producir algunas lesiones proliferativas como tejido de granulación y pólipos.
El tejido de granulación es inespecífico pudiendo entrar en él algunos cristales de colesterina.
Hay una osteitis reaccional condensante, que modificará la imagen radiológica, y es frecuente que llegue a producir la osteolisis de la rama larga del yunque. Las lesiones óseas son más limitas que las que afectan al revestimiento mucoso. Es frecuente que pueda evolucionar sin lesiones osteíticas de las paredes de la caja y conservando la cadena.
La membrana timpánica presenta una perforación más o menos grande, generalmente de la pars tensa. Cuando no es marginal sus bordes están cicatrizados y perfectamente organizados, mostrándose como una lesión antigua e inerte sin capacidad para autorregenerarse.
Cuando la perforación es marginal, como hemos dicho, presenta un borde eliminado como luego explicaremos en la etiopatogenia del colesteatoma.
