-
Radiografia simple.
-
Ecografía.
-
Arteriagrafia.
-
RAC.
-
Resonancia magnética.
-
Termografia.
-
Isótopos radioactivos.
RADIOGRAFIA SIMPLE.
La realización de una placa simple es preceptiva en un servicio de Urgencias ante cualquier patología aguda de glándulas salivares.
Para la parótida se utilizan cuatro tipos de proyecciones: lateral, posteroanterior con o sin mejillas hinchadas, oblicuas y transbucal para ver el conducto de Sténon.
Para la submaxilar se realizan estas proyecciones: lateral, oblicuas y dos oclusales, oclusal central para ver los conductos de Wharton y oclusal oblicua. También puede ser útil la ortopantografía.
Las lesiones más comunes que permite visualizar la Rx simple son:
- Litiasis y calcificaciones radioopacas.
- Lesiones óseas o fibroóseas mandibulares que a la exploración aparecen como masas semejando tumores que desplazan las estructuras vecinas por hipertrofia pudiendo presentar radiológicamente lesiones de erosión ósea.
Otras lesiones menos comunes y más difíciles de visualizar son:
- Calcificaciones distróficas de origen tumoral que aparecen en tumores mixtos y en carcinomas mucoepidermoides. Pueden detectarse flebolitos indicadores de angioma.
- Signos de hipertrofia de los maseteros: ensanchamiento del ángulo mandibular y exóstosis en la cara lateral del ángulo mandibular, a nivel de la inserción de masetero.
- Signos de masa de lóbulo profundo, atrapada entre estiloides y mandíbula: erosión mandibular y desplazamiento de la apófisis estilodides.
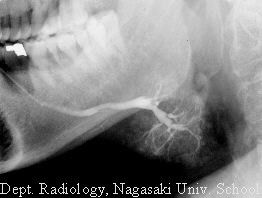 SIALOGRAFIA.
SIALOGRAFIA.
Consiste en la inyección de contraste radiopaco a través de la desembocadura intraoral del conducto de Sténon o Wharton. Es el mejor método para el estudio de la anatomía ductal de las glándulas salivares mayores. En el momento actual se suele realizar con técnica digital: sialografia digital. Esta evita la superposición ontensificando el contraste y sustrayendo el hueso.
Para su realización se ha de identificar la desembocadura del conducto salivar a explorar, lo que exige experiencia, siendo necesaria a veces para ello la ayuda de sialogogos. Una vez identificado, se canaliza con una cánula especialmente diseñada para la introducción del contraste, siendo necesario, a veces, previamente realizar una dilatación que facilite su introducción. No todos los radiólogos están de acuerdo sobre el tipo de contraste a utilizar. Unos prefieren contraste hidrosolube, ya que los liposolubles, si bien permiten una mejor opacificación de los conductos y acinis, si se extravasa, se puede producir una reacción tisular de cuerpo extraño por parte del parénquima glandular. Por el contrario otros prefieren los contrastes oleosos ultrafluidos, ya que los hidrosolubles o acuosos proporcionan imágenes mal limitadas y lábiles y no permiten el estudio de la evacuación lenta del lipiodol. El contraste se va introduciendo manualmente, inyectándose unos 0´5-1´5 ml para la parótida y 0´2-0´5 ml para la submaxilar. El Wharton es más estrecho que el Sténon. Es muy importante que el volumen de contraste inyectado sea el suficiente para conseguir una buena opacificación. Como ayuda se dan tres criterios al respecto: conseguir que se produzca una sensación desagradable en la glándula, un aumento visible del volumen de la glándula y un poco de reflujo de contraste alrededor del catéter. Si la repleción no es la adecuada, se puede producir la imagen canalicular llamada en árbol muerto por un defecto de repleción y que es una imagen falsamente patológica.
Hay una gran variación individual en el patrón de arborización canalicular. En la parótida suele haber un conducto intraglandular superior y otro inferior; si se inyecta suficiente contraste puede llegar a obtenerse el relleno acinar, lo que es más fácil de conseguir en la submaxilar que en la parótida; las radiografías postevacuación deben de demostrar el vaciamiento de los conductos, si bien el contraste que ha llegado a los acinis, permanece hasta que se reabsorbe.
Al inyectar el contraste, el paciente siente tensión en la glándula, sensación que ha de remitir espontáneamente, debiendo sospecharse una infección iatrogénica si persiste más de 24 horas.
Son contraindicaciones para la realización de una sialografía, la alergia al contraste y el estado de sialadenitis aguda, debiendo esperar un tiempo hasta su curación completa.
Los fracasos de la técnica se deben a los casos de imposibilidad de canalización del conducto o a la administración de insuficiente o demasiado contraste.
Antes de su realización es aconsejable realizar siempre una radiografía simple que con frecuencia puede mostrar el cálculo de una litiasis, la calcificación múltiple y bilateral de una calcinosis o el flebolito de un angioma, es decir calcificaciones que pueden pasar desapercibidas a la imagen radioopaca del producto de contraste de una sialografía.
La sialografía tiene interés diagnóstico en:
- Enfermedades con alteraciones ductales específicas: sialadenitis crónica, enfermedades autoinmunes, sialosis. Son enfermedades clínicamente similares, que pueden confundirse con enfermedades granulomatosas y neoplásicas. En las heridas glandulares visualiza las posibles fístulas. No se utiliza ante sospecha de patología tumoral.
- En las sialolitiasis, la Rx simple es más fiable que la sialografía. En el 20% de los casos los cálculos son radiotransparentes, por loq eu esta técnica nos ayuda a detectarlos: aparecen como defectos de repleción, pues son menos densos que el contraste. Los cálculos pueden obstruir totalmente el conducto observándose en tal caso un stop del contranste.
- La sialadenitis crónica se asocia habitualmente con una obstrucción ductal completa. Se puede observar una dilatación de los conductos salivares más preriféricos y unas dilataciones sacciformes a nivel de los acinos. En el 70% de los casos aparece una sialodoquitis o dilatación del conducto excretor principal, con retraso de la evacuación del contraste.
- La sialosis o sialadenosis es el aumento crónico o recurrente del tamaño de las glándulas salivales, no es doloroso y no tiene origen inflamatorio ni neoplásico. Se suele asociar con gran cantidad de enfermedades, como diabetes, hipertensión arterial, alcoholismo, hipotiroidismo, etc, o a la toma de determinados fármacos como benzodiazepinas, fenilbutazona, inhibidores de las monoaminooxidas, etc. En la sialografía aparece un aumento del tamaño de la glándula, con conductos morfológicamente normales pero mas estirados, más estrechos y más separados.
- En las enfermedades autoinmunes se produce una atrofia acinar y el epitelio ductal prolifera y forma islas epiteliales. En la sialografía se aprecia un punteado por toda la glándula porque el contraste se acumula en las dialtaciones de los pequeños conductos, en general la afectación inicial es periférica monstrando sialectasias puntiformes. En una segunda fase las dialtaciones son de mayor tamaño y las sialectasias son de formar globular y en las fases más evolucionadas la imagen es de un conglomerado de dilataciones como juntas o amontonas. Si se realiza una radiografia postevacuación, se observa que el contraste permanece largo tiempo en las sialectasias tras el vaciado de los conductos.
Antes de la aparición de los TC de alta resolución se utilizó para determinados casos la sialografía TC, técnica muy laboriosa, que mejoraba la definición de los tumores salivares. En la actualidad su uso es excepcional.
 ECOGRAFIA.
ECOGRAFIA.
Constituye una prueba muy socorrida por su nula inocuidad, su bajo precio y escasa dificultad técnica, pero la información que proporciona de las glándulas salivares no es de gran interés. Las glándulas salivares se estudian con ondas de alta frecuenica (5-7´5 MHz)
La glándula submaxilar se estudia por medio de cortes paralelos a la mandíbula. Se ve como un triángulo isósceles que apunta a la línea media. Su ecogenidad es mayor que la de los músculos que la rodean: platisma y milohioideo.
La parótida se ve como un área ecogénica. La parte anterior del lóbulo profundo queda oculta por la sombra que produce la rama mandibular. Es posible ver la carótida externa y la vena retromandibular, pero no la facial.
En la ecograía estas glándulas aparecen con una eecogenidcidad superior a la de los tejidos que las rodean. Los conductos salivares no son visibles si no están dilatados. El lóbulo profundo de la parótida no se visualiza correctamente porque queda oculto por la rama mandibular. Tampoco se ven el NF intraparotídeo ni los ganglios intraglandulares.
Visualiza bien las lesiones focales. Las masas son de distinta ecogenicidad que el tejido glandular normal. Suelen ser hipoecóicas. En este sentido la ecografía es más resolutiva que la sialografía pues para masas presenta una sensibilidad cercana al 100% mientras que la sialografía como máximo consigue el 75%. Permite diferenciar masas intra y yustaglandulares. También distingue entre patología focal o difusa en casos clínicamente dudosos. Aporta datos sobre las características de la masa: sólida, quística, uni o multifocal, buena o mala delimitación, etc. Ahora bien, cuando se trata de tumores malignos se ha de recurrir a TAC o RM.
Los quistes se muestran anecoicos con paredes uniformes y finas con buena transmisión acústica.
En abscesos la masa suele tener una ecogenicidad mixta, con paredes cruesas e irregulares.
En el estudio de lesiones de tipo inflamatorio la ecografía es un sistema muy limitado, aportando en este terreno la sialografía más datos. Si que se observa el aumento del tamaño glandular con un patrón hipoecogénico de forma no homogénea.
En los procesos tumores apenas informa más que una palpación bien hecha.
ARTERIOGRAFIA.
Tiene unas indicaciones muy limitada en la patología de las glándulas salivares.
Se utiliza en las angiodisplasias para precisar sus pedículos arteriales y como técnica de embolización.
En algunos casos de tumores del lóbulo profundo de la parótida puede plantearse realizarla desde el punto de vista estratégico-quirúrgico para orientarse sobre los vasos de esta región anatómica y en particular sobre la situación de la maxilar interna.
TAC.
La tomografía computarizada permite imágenes en diferentes planos.
Para la parótida se hacen cortes axiales en el plano subórbito-submeatal y ocasionalmente cortes coronales perpendiculares por delante del CAE.
Para la submaxilar se utilizan cortes axiales paralelos a la rama ascendente de la mandíbula, completados si es necesario con cortes coronales.
Se puede utilizar inyección endovenosa de contraste que permite visualizar los ejes vasculares y estudiar la eventual captación de contraste por parte de la lesión a estudio.
La parótida en una estructura hipodensa distinguiéndose fácilmente de los músculos que tienen una densidad mayor y de la grasa que es de densidad más débil. No se suele visualizar ni los canales secretores ni el NF, pero sí el lóbulo profundo de la glándula.
La submaxilar tiene mayor densidad que la parótida siendo muy parecida a la de los músculos. Las sublinguales son visibles en forma de estructuras grasas.
Su realización se encuentra fundamentalmente indicada en la patología tumoral evidenciando si existe o no, lesión ocupante de espacio, permite cuantificar su tamaño, delimitar sus bordes y valorar su extensión. No permite diferenciar entre benigno y maligno. Ayuda a establecer la operabilidad y técnica de abordaje de tumores, así como su control oncológico. No obstante, no es la técnica ideal para la patología tumoral.
En la patología no tumoral es útil para evidenciar litiasis, dilataciones ductales si son grandes, sialosis, abscesos y hematomas. En esta patología tiene una sensibilidad 10 veces superior a la Rx convencional, especialmente para la detección de cálculos.
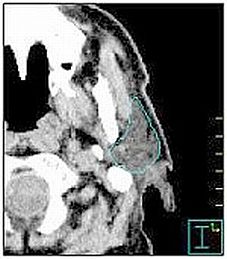 RESONANCIA MAGNETICA.
RESONANCIA MAGNETICA.
Resulta un medio aún más interesante que el TAC en la visualización de imágenes de las glándulas salivares.
En el estudio de las glándulas salivares se utilizan secuencias ponderadas en T1, con tiempo de repetición y tiempo de eco cortos que suministran detalles anatómicos finos; las secuencias ponderadas en T2, con tiempo de repetición y tiempo de eco largos, contribuyen a la caracterización tisular. Permite realizar cortes en los tres planos del espacio, aunque los coronales y axiales son los más apropiados. La utilización de contraste permite diferenciar las distintas densidades tisulares y obtener imágenes de los vasos sanguíneos con nitidez.
La GP tiene forma triangular, tanto en la proyección lateral como en la axial. Para la valoración de la imagen se ha de tener en cuenta que se trata de un tejido glandular graso rodeado de una cápsula, fuerte en su parte externa, pero muy delgada e incompleta en la región medial. En T1, la parótida en su parte compuesta por grasa es hiperintensa en relación a los músculos vecinos e hipointensa en relación a la grasa subcutánea. En T2 permanece hiperintensa. Permite delimitar y observar los contornos glandulares y el lóbulo profundo, siendo el método que proporciona mejor información sobre la morfología de la GP, si bien no permite referenciar mejor que el TAC el NF intraglandularmente. En los tumores aporta numerosos criterios radiológicos para la evaluación de la masa tumoral: invasión de las estructuras adyacentes, aspecto de los contornos tumorales y señal de intensidad en secuencia ponderada T2. La combinación de RM y citopunción alcanza como prueba de diagnóstico preoperatorio en los tumores malignos de GP una sensibilidad casi del 100%.
La submaxilar es de igual modo discretamente hiperintensa en T1 y T2. En cuanto a los tumores, permite visualizar tumores intraglandulares que son mejor detectados en secuencias T1 debido a la hiperdensidad glandular y a la clásica hipodensidad tumoral. Las secuencias T2 permiten percibir mejor el contraste entre tumor y músculos. No permite diferenciación entre benigno y maligno pero si que puede aportar signos indirectos que ayudan al diagnóstico.
En los adenomas pleomorfos se aprecia una imagen circunscrita, bien delimitada, con señales disminuidas respecto a la normalidad en T1 e hiperintensas en T2. Con galodinio la imagen s intensifica.
Los tumores malignos agresivos muestran una baja intensidad en todas las secuencias.
Respecto a la patología no tumoral la RM es una técnica que aporta muy poco, por lo que no está indicada en estos casos su realización.
Ambas técnicas, TAC y RM son casi resolutivas en un 100% de los casos para la patología tumoral parotídea. La RM tiene la ventaja de estar menos artefactada que el TAC y por ello diferencia mejor los músculos adyacentes, además de su inocuidad. Se les otorga a ambas técnicas una sensibilidad para tumores similar, en torno al 75%. Ahora bien la eficacia discriminatoria es mayor con el TAC para determinar la afectación ósea y en la patología no tumoral. La RM es de elección en los tumores, tanto benignos como malignos y especialmente en los del lóbulo profundo de la parótida y en las recurrencias tumorales.
TERMOGRAFIA.
El registro del calor irradiado por el organismo se puede realizar mediante métodos de contacto que permiten registra la temperatura y mediante métodos de medida de la emisión de infrarrojos.
Métodos de contacto.
El registro de las temperaturas se hace por sistemas de termocorte o por placas de cristales y que tienen la propiedad de cambiar de color cuando la temperatura cambia. La termografía en placa es actualmente la más simple. Supuso una ayuda al diagnóstico de tumores antes del advenimiento del TAC, pues al aumentar la vascularización en el área tumoral aumenta el calor en esa zona. Se puede conseguir con esta técnica hasta ver figuras vasculares, siendo más sensible en las lesiones superficiales.
Teletermografía.
Consiste en la detección a distancia de rayos infrarrojos emitidos espontáneamente por el revestimiento cutáneo del cuerpo humano. Gracias a detectores cuánticos y a cámaras rápidas se puede visualizar sobre una pantalla fluorescente los mapas térmicos corporales y hacer un registro de imagen.
En las glándulas salivares nos podemos entrar con tres patrones: caliente, isotérmico y frío, separados cada uno de los tres niveles por un grado centígrado. La parótida es una región caliente o isotérmica rodeada de zonas frías y con una prolongación inferior caliente que corresponde a la yugular externa. Las hipertermias más altas se observan en los procesos inflamatorios infecciosos y en los procesos atróficos se observa un enfriamiento. Los tumores benignos son fríos, los mixtos son hipertérmicos y los malignos dan hipetermias aún más elevadas.
Hoy ya no es utilizada esta técnica en la exploración de las glándulas salivares.
EXPLORACION ISOTOPICA DE LAS GLANDULAS SALIVARES.
La exploración isotópica de las glándulas salivares aporta argumentos diagnósticos, topográficos, morfológicos y funcionales interesantes. Sus indicaciones son limitadas y fundamentalmente informan sobre alteraciones secretorias. En 1964 fué Harper el iniciador de estos estudios con el isótopo tecnecio-99m.
El radiotrazador utilizado habitualmente es el tecnecio administrado por vía endovenosa. También puede utilizarse el I 121 y el mercurio 197. El estudio valora los cambios de radioactividad tisular en función del tiempo en una glándula, comparándolos con los de la homóloga. El isótopo primero se concentra en la glándula y posteriormente se excreta con la saliva. a los 10-20 minutos de la inyección, el isótopo se fija en la parótida y más tarde en la submaxilar, como a los 35-50 minutos. El contage se puede realizar por escintigrafía o por gamma cámara, siendo este segundo el método de elección para las glándulas salivares.
El ciclo metabólico del tecnecio se divide en tres fases:
- Fase vascular: es muy corta.
- Fase de concentración: cuando el tecnecio es captado por la cc de las glándulas se produce un transporte activo concentrándose a nivel de los canales intralobulares. Esta fijación del tecnecio depende del débito sanguíneo de la glándula, del estado de sus cc y del débito salivar espontáneo.
En una glándula normal la radioactividad crece rápidamente durante los primero minutos del examen, después permanece en un nivel ligeramente ascendente alcanzando su máximo a los 10-25 minutos. La concentración en la glándula submaxilar es menor que en la parótida. Fase de excreción. Una vez alcanzada la concentración máxima se procede a provocar la excreción mediante la administración de un comprimido de ácido ascórbico. Se produce entonces una caída rápida y brutal de la radioactividad glandular en 2-5 minutos, volviendo la radioactividad a los valores de la fase vascular. A continuación se produce progresivamente una nueva concentración pero con un nivel máximo menos importante que el anterior a la fase evacuadora provocada. Este sistema de evacuación provocada explora el arco reflejo secretor y todo el sistema excretor salivar.
La imagen obtenida muestra cuatro zonas hipercaptantes correspondientes a las dos parótidas y las dos submaxilares, alrededor de otra zona hiperactiva que corresponde a la cavidad bucal y que se prolonga con la zona de fijación a la cavidad nasal. Los senos paranasales se muestran como zonas frias. El método no sirve para estudiar las glándulas accesorias.
Se se realizan imágenes de forma seriada tras la inyección, cada 2-10 minutos, se puede obtener un estudio glandular funcional. Las anomalías se mostrarán como aumento o disminución, incluso ausencia de la captación del radioelemento.
La mayor deventaja es que se trata de una técnica de baja sensibilidad. se puede mejorar con el uso de galio-67 que tiene una mayor afinidad tumoral.
En los tumores permite diferenciar entre tumores fríos y calientes. En general los tumores son lesiones frías exceto los linfomas, oncocitomas y el tumor de Warhin que tienen aumentada su capacidad de captación del tecnecio. Hay hipocaptación en los abscesos, en síndrome de Sjögren. En los proceso inflamtorios que cursan con tumefacción recurrente, como las sialadenitis, la captación puede estar aumentada.
