-
Métodos de determinación directa de la parotohormona.
-
Test hormonales estáticos.
-
Test dinámicos.
-
Exploraciones topográficas de las paratiroides.
-
Punción aspiración con aguja fina, guiada con ecografía.
METODOS DE DETERMINACIÓN DIRECTA DE LA PAROTOHORMONA.
La determinación biológica.
- In vivo, método de Collip: es un método de escasa sensibilidad que se utilizó en su día. Se basa en la acción hipercalcemiante o hiperfosfatúrica de la PTH en el animal paratiroidectomizado. La unidad USP es la 1/1.000 ª parte de la cantidad de hormona necesaria para elevar a 5 mg la calcemia del perro normal. 1 ng de PTH purificada posee una actividad de 0,03 unidades USP.
- In vitro, se utilizó como substrato de acción de la PTH, mitocondrias aisladas o cultivos de tejido óseo.
La determinación radio-inmunológica.
La determinación secuencial de los péptidos de la PTH dada su heterogeneidad ha sido un hallazgo reciente así como su determinación analítica mediante RIA. Este método inmunorreactivo mejora su especificidad utilizando la variante del mismo IRMA, o el análisis inmunoquimioluminométrico. Actualmente se mide la PTH intacta, siendo los valores normales: 12-72 pg/ml.
Su determinación es definitiva para el diagnóstico diferencial del hiperparatiroidismo y otras causas de hipercalcemia.
Determinación de la PTHr P es útil para diferenciar la hipercalcemia tumoral.
TEST HORMONALES ESTATICOS.
Metabolismo del calcio.
- Determinación del calcio sérico total. Su tasa es bastante estable, entre 8,5 y 10,5 mg/dl. El 40% del calcio está ligado a las proteínas circulantes, por lo que modificaciones importantes de la proteinemia, pueden influir sobre las cifras de calcemia. En los hiperparatiroidismos primarios la calcemia está elevada y no es frenable. En los secundarios es normal o baja. En los hipoparatiroidismos esta disminuida por debajo de 70 mg/ml. Otras causas frecuentes de hipercalcemia son la insuficiencia renal, las metástasis óseas y el empleo de diuréticos tiacídicos. Menos habituales son la intoxicación por vitamina D, las enfermedades granulomatosas como la sarcoidosis, la ingesta de litio, la inmovilidad prolongada, el hipertiroidismo, los síndromes de adenomatosis endocrina múltiple y el síndrome de leche y alcalinos.
- Determinación del calcio ionizado del plasma. Esta es la fracción circulante de calcio responsable de las acciones fisiológicas y su determinación obvia posibles errores del calcio total. Se cifra en 4,8 mg/dl. Juega un papel esencial en la excitabilidad neuromuscular, de ahí que su alteración se refleje en el electromiograma y el electrocardiograma. En el electrocardiograma el valor del espacio QT es un buen reflejo de la calcemia relacionándolo con el ritmo cardíaco. En caso de hipercalcemia, se observa un acortamiento de QT, y un alargamiento en caso de hipocalcemia.
- Determinación de la calciuria. La orina de 24 horas se recoge bajo régimen de restricción cálcica. Los valores normales oscilan entre 100 y 250 mg/24 horas si la función renal es normal. En los hiperparatiroidismos, la calciuria está aumentada, y está disminuida a menos de 100 mg/24 h en los hipoparatiroidismos.
Metabolismo del fósforo.
- Determinación de la fosforemia. Las tasas son elevadas en la fase de crecimiento. La concentración normal oscila entre 2´5 y 4´4 mg/dl. En el hiperparatiroidismo, la fosforemia está disminuida de manera inconstante. En cambio, en el hipoparatiroidismo está siempre elevada por encima de 5 mg/dl.
- Excreción renal del fósforo. La fosfaturia debe de ser determinada en la orina de 24 horas con régimen alimentario fijo. Varia de 240 a 500 mg/24 horas. El aclaración del fósforo es de 8 a 10 ml/mn. En el hiperpraratiroidismo primario la fosfaturia está aumentada y el aclaramiento del fósforo también. En el hipoparatiroidismo la fosfaturia está disminuida igual que el aclaramiento del fósforo que también lo está. Hoy se mide el índice del manejo tubular TmP/FG.
Otros parámetros plasmáticos.
- Cociente cloro/fosfato. La PTH produce tendencia a la alcalosis metabólica hiperclorémica. Un cociente cloro/fosfato superior a 55 con un cloro sérico superior a 103 nmol/l es sugestivo de hiperparatiroidismo primario.
- La citremia. Las tasas normales están situadas alrededor de 20 mg/l. La PTH aumentaría la síntesis de ácido cítrico y por tanto la citremia, especialmente en las formas óseas del hiperparatiroidismo.
- La fosfatasa alcalina del suero. Es un enzima de membrana de las cc hepáticas, óseas, renales y placenta. Refleja la actividad osteoblástica y está aumentada al aumentar la reabsorción ósea. El 60% de su tasa circulante es de origen óseo, fracción que puede estudiarse separadamente por electroforesis o termolabilidad. Su tasa está aumentada en el hiperparatiroidismo primario y en neoplasias asociadas a hipercalcemia.
- La hidroxipolinuria. La hidroxiprolina es uno de los principales aminoácidos del colágeno. Su tasa urinaria es paralela al catabolismo del colágeno y al grado de reabsorción ósea. La excreción normal es de 10 a 30 mg/24 h/m2 de superficie corporal. Esta aumentada en el hiperparatiroidismo, pero al no estarlo de forma específica, es una prueba que hoy prácticamente no se realiza.
- AMPc nefrogénico. Refleja la actividad paratiroidea. Valor normal 0,34-4 m mol/dl del FG.
- Determinación de concentración de vitamina D. Se mide el metabolismo activo 25 (OH)2 D3, mediante RIA. La cifra normal en adultos es de 10-80 ng/ml.
- Osteocalcina sérica. Indice de remodelación ósea.
TEST DINAMICOS.
§ La administración de 100 mg/día de hidrocortisona o 40 mg/día de prednisona durante 10 días, es capaz de disminuir la hipercalcemia no debida a hiperpartiroidismo. Puede servir para el diagnóstico diferencial, aunque la mitad aproximadamente de las hipercalcemias malignas no responden.
§ Prueba de frenaje de la perfusión cálcica. Existen numerosas modalidades y debe de ser interpretada con precaución. La técnica más utilizada es la de Howard que consiste en realizar una medida de la fosfaturia la víspera y el día siguiente de la administración de una perfusión de 15 mg/Kg de peso del calcio durante 4 horas. En el sujeto normal se observa una reducción de más de del 20% de la fosfaturia, y una elevación de la fosforemia. En el hiperparatiroidismo primario, esta prueba es negativa, traduciendo el carácter no frenable de la secreción de PTH.
§ Prueba de estimulación por la hipocalcemia provocada: es la prueba del EDTA sódico (ácido etildiaminotetracético). Una dosis de EDTA de 50 mg/kg de peso es prefundida, por la mañana en ayunas durante 2 horas, en 500 ml de suero glucosado o salino isotónico tras régimen cálcico fijo. Otra pauta de administración es de 40 mg/kg durante 30 minutos. En el sujeto normal, se observa al final de la perfusión una disminución del 75% de la calcemia. A las 12 horas después del comienzo de la perfusión, la calcemia sube al 90% de la cifra inicial y al 97% a las 24 horas. La hipocalcemia inducida por EDTA ha estimulado la PTH que produce una movilización cálcica y una subida de la calcemia. En el hipoparatiroidismo postquirúrgico, la calcemia no aumenta rápidamente y las tasas a las 12 y 24 horas son inferiores a las normales.
EXPLORACIONES TOPOGRÁFICAS DE LAS PARATIROIDES.
La localización preoperatoria de las paratiroides patológicas ha supuesto un gran reto para el que han aportado unas grandes ventajas las técnicas de imagen, a pesar de lo cual en muchas instituciones no se realizan prequirúrgicamente, así por ejemplo Thompson señala que el mejor procedimiento de localización para los adenomas de paratiroides es buscar un cirujano con experiencia en el área.
El objetivo e interés mayor de la exploración topográfica por imágenes reside en:
▪ Localización preoperatoria del adenoma paratiroideo y las glándulas hiperplásicas en el contexto del hipeparatiroidismo.
▪ Facilitar la cirugía haciendo que sea unilateral, cuando es evidente el adenoma en estudios de imagen.
▪ Identificar adenomas ectópicos en el preoperatorio.
▪ Detectar otras masas de cabeza y cuelo que requerirían tratamiento al mismo tiempo.
Las técnicas de imagen disponibles son la ECO, TAC, RM, angiografía y diversos estudios de medicina nuclear.
En la interpretación de las imágenes ciertas situaciones pueden dar lugar a falsos positivos: tejido fibroso postquirúrgico, pérdida de planos grasos, la inflamación postquirúrgica y la dificultad en la distinción de adenopatias y adenomas.
Puede dar falsos negativos la localización ectópica de tejido hiperfuncionante en región no explorada o de difícil interpretación.
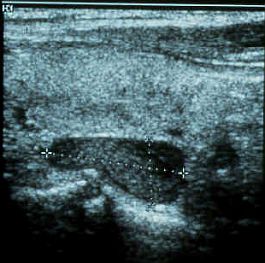 Ecografía.
Ecografía.
La ecografía es muy sensible para diagnosticar las tumoraciones paratiroideas cervicales, pero no logra identificarlas en el mediastino. Su sensibilidad oscila entre el 95 y el 100%, pero depende mucho de la experiencia del radiólogo, por lo que su realización sistemática no se ha popularizado.
Algunos autores aconsejan utilizar la ecografía de alta resolución como primera prueba de imagen para el estudio de las paratiroides, por ser más barata e inocua que otras pruebas de imagen al no requerir inyecciones IV y puede detectar hasta el 83% de los adenomas, pero dependiendo del radiólogo puede no detectar más que el 33%.
Los adenomas aparecen como lesiones ovales, oblongas o bulbosas, cuya ecogenicidad es menor que la de la glándula tiroides. Esta prueba si que puede presentar dificultades para diferenciar si se trata de un adenoma tiroideo, un ganglio linfático peritiroideo, o un adenoma tiroideo.
TAC y RM.
Tanto la TAC como la RNM son muy útiles para el diagnóstico. Los adenomas aparecen como tumoraciones, generalmente redondeadas de no más de 1-2 cm de diámetro.
El TAC ofrece como ventaja la posibilidad de imágenes de corte transversal para localizar adenomas de paratiroides. Dado que con el TAC se puede estudiar todo el cuello, desde la base del cráneo hasta el mediastino anterior, aumenta la probabilidad de detectar adenomas ectópicos de paratiroides. Como ocurre con la ecografía existe la misma dificultad diagnóstica para diferenciar adenomas de linfoadenopatías. Como desventajas, además de la radiación, presenta la necesidad de administrar contraste IV yodados que son fundamentales para diferenciar vasos sanguíneos de adenomas o linfadenopatias, pero su uso impide la realización de ulteriores estudiso de imagen de medicina nuclear con yodo, debido a que la glándula tiroides capta el medio de contraste. El reforzamiento con medios de contraste no es la solución para obtener imágenes de paratiroides, pues sólo el 25% de los adenomas de esa glándula muestran reforzamiento perceptible. Pueden obtenerse resultados falsos en estudios de TAC de mala calidad debido a artefactos de hombros anchos.
Actualmente la RM es el procedimiento no invasivo más sensible para la visualización de tumores paratiroideos que puede incluso ser mejorada con técnica de supresión de grasa con galodinio.
Gammagrafía paratiroidea.
Después de varios intentos de visualización de las paratiroides con diversos radiotrazadores actualmente en desuso por sus escasos resultados, actualmente se utiliza con éxito el Tc. Se desconoce el mecanismo exacto de la captación de Tc99m-MIBI a nivel de las lesiones de paratiroides. Sin embargo, es probable que existan varios factores que intervengan de forma unísona. Estos factores son las características bioquímicas del Tc99m-MIBI, el grado de vascularización y flujo sanguíneo local, intercambio transcapilar, el transporte intersticial y la carga intracelular negativa a través de las membranas celular y mitocondria y ausencia de patología tiroidea acompañante.
▪ Gammagrafía de paratiroides con Tc99m-MIBI y sustracción.
La sensibilidad de la exploración para detectar lesiones de las glándulas de paratiroides oscila entre el 70-97 %, superando en la mayoría de los casos del 90 % en la localización de adenomas y siendo menos efectiva en la localización de lesiones hiperplásicas (77 % de las glándulas, 82 % de los pacientes). La exploración es muy útil en la localización de lesiones ectópicas, y conserva una alta sensibilidad en pacientes con persistencia o recurrencia de hiperparatiroidismo tras una intervención quirúrgica fallida. La especificidad es del 90-95 %. La técnica de sustracción se utiliza cada vez menos, ya que el Tc no posee una energía de radiación muy adecuada para este tipo de estudios.
▪ Gammagrafía de paratiroides con Tc99m-MIBI en doble fase.
Este procedimiento se basa en la aclaración diferencial del radiofármaco en tiroides y paratiroides. La sensibilidad de la exploración, realizada antes de una primera intervención quirúrgica es del 82 % (78-100 %) en la detección de adenomas, y entre el 44-78 % en la detección de glándulas hiperplásicas (60 % de las glándulas, 59 % de los pacientes). Cuando se trata de localizar lesiones en pacientes con persistencia o recidiva del hiperparatiroidismo la sensibilidad es del 70-86 %. La técnica también es de utilidad en la detección de lesiones ectópicas, siendo la especificidad del 90-95 %.
▪ Técnicas variantes de la gammagrafía con Tc99m-MIBI.
La adición de imágenes con colimador “pinhole” en la fase tardía de la gammagrafía con Tc99m-MIBI, puede aumentar la tasa de detección de adenomas en estudios indeterminados o inicialmente negativos. La manipulación digital de imágenes puede ayudar en la detección de lesiones de pequeño tamaño (
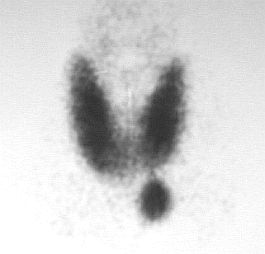 Indicaciones de la gammagrafía con Tc99m-MIBI.
Indicaciones de la gammagrafía con Tc99m-MIBI.
Los procedimientos clásicos de localización preoperatoria de tejido paratiroideo anómalo presentan una sensibilidad del 75-80 % y unos falsos positivos del 15 %, exigiéndose en la mayoría de los casos la concordancia de dos métodos. Además se acepta que, en el 90-95 % de las intervenciones quirúrgicas iniciales del cuello, realizadas por un cirujano experto, se identifica y elimina la lesión causante del cuadro del paciente. Por lo que, hasta ahora se consideraba de poca utilidad la realización de técnicas preoperatorias para la detección de lesiones. No obstante, se benefician de forma importante del estudio preoperatorio:
- Los pacientes con problemas diagnósticos como crisis hipercalcémicas o con hipercalcemia moderada asintomática, neoplasias asociadas, etc.
- Pacientes con dificultades en las técnicas quirúrgicas: cirugía cervical previa, obsesos, cuello corto, etc.
- Pacientes de alto riesgo.
Los beneficios del estudio preoperatorio son:
§ Exploración quirúrgica unilateral o mínimamente invasiva.
§ Localización de adenomas ectópicos.
§ Detección de otras lesiones tiroideas o cervicales.
§ Disminución de las complicaciones quirúrgicas.
§ Reducción del tiempo operatorio y de estancia hospitalaria, con aumento de la tasa de éxitos quirúrgicos.
Algoritmo diagnóstico.
La combinación de gammagrafía con Tc99m-MIBI y ecografía es la mejor alternativa para la localización preoperatoria de paratiroides, no sólo en términos de sensibilidad, especificidad, precisión y valores predictivos, sino también en relación con los costes y riesgos para el paciente. La secuencia de las exploraciones, con gammagrafía con Tc99m-MIBI seguida por ecografía, permite una mejor clasificación de las lesiones de paratiroides, pues, en la mayoría de los casos las dos técnicas son complementarias. Con la gammagrafía, es posible caracterizar nódulos no tipificados en la ecografía y detectar lesiones ectópicas. Con la ecografía, es posible detectar lesiones no visualizadas en la gammagrafía por su pequeño tamaño, baja actividad metabólica y/o la presencia de áreas necróticas o quísticas. Además, en los casos de gammagrafía negativa, la ecografía orienta hacia la correcta selección de otras técnicas de localización.
Tomografía por emisión de positrones.
El PET ha supuesto un gran avance en el diagnóstico de localización del adenoma, carcinoma e hiperplasia paratiroidea, tanto pre como postoperatoriamente, así como en los autotransplantes de paratiroides mediante la utilización de la FDG y últimamente con mejores resultados mediante la utilización de la C-metionina. El TAC-PET ha supuesto una mejora de esta exploración.
Arteriografía.
Hoy en día con las imágenes que aporta la RM es raro tener que recurrir a la arteriografía. Se efectúa por opacificación de la arteria subclavia. Esto permite inyectar y objetivar el tronco tiro-bicérvico-escapular. Dos anomalías pueden indicar la situación de adenoma: un aumento del calibre de una de las dos arterias tiroideas inferiores y una modificación de sus curvaturas.
Pero la arteriografía no puede explorar las paratiroides superiores y no puede obtener información cuando las paratiroides son ectópicas o cuando el adenoma es de muy pequeño volumen.
PUNCIÓN ASPIRACIÓN CON AGUJA FINA, GUIADA CON ECOGRAFÍA.
Esta técnica es la más utilizada cuando hay dudas en el diagnóstico. El uso conjunto con otras modalidades de imágenes ha incrementado su especificidad, llegando la misma hasta casi un 100%, permitiendo así la diferenciación de otras patologías como los nódulos tiroideos y adenopatías cervicales.
La PAAF guiada con tomografía computada (TAC) puede ser empleada en aquellos casos en los que las lesiones no pueden ser demostradas por ecografía, como por ejemplo en los adenomas intratiroideos o glándulas paratiroideas.
