-
Patogenia.
-
Anatomía patológica.
 PATOGENIA.
PATOGENIA. Es compleja y multifactorial.
El oído medio forma parte de un sistema anatómico constituido por la nariz, la nasofaringe, la trompa de Eustaquio, la cavidad del oído medio y la mastoides. La reacción inflamatoria que experimenta el epitelio cilíndrico de la caja del tímpano y de la trompa de Eustaquio en la OM es similar a la que se produce en la nariz y en los senos paranasales cuando sufren un proceso infeccioso y puede ser puesta en marcha por los mismos agentes.
Cualquier inflamación, infección u obstrucción en una de las estructuras de este sistema anatómico puede extenderse hacia las otras. Así pues, las infecciones por virus del resfriado común, de la gripe o por adenovirus dan lugar a congestión hiperémica, más o menos intensa, de la mucosa y a la producción, o no, de una exudación profusa que originada en la VRS puede hacerse extensiva hacia trompa y oídos. La vía más frecuente de estos microorganismos para alcanzar el oído es a través de la trompa de Eustaquio desde la rinofaringe, es decir, que el primer prerrequisito para la producción de una OMA es la colonización de la rinofaringe por gérmenes que potencialmente pueden producir una OMA, lo que es un hecho científicamente demostrado.
La sucesión de fenómenos que se van sucediendo en la OMA se inicia por el depósito de los microrganismos causales en el extremo nasofaríngeo de la trompa, seguido de su propagación al interior de la cavidad del oído medio.
El primer efecto sobre la trompa es su hinchazón inflamatoria y la oclusión del orificio nasofaríngeo de la misma. El aire del oído medio se reabsorbe y no es reemplazado, hecho que puede ser precursor de la formación de un derrame líquido, independiente de la infección. La congestión de la mucosa de la trompa impide que los cilios lleven a cabo su actividad de limpieza y cabe esperar que se produzca la diseminación de la infección por continuidad tisular.
 La colonización del oído medio a través de la trompa por gérmenes procedentes de la rinofaringe se explica por varios mecanismos: diseminación por contigüidad, aspiración, e inyección.
La colonización del oído medio a través de la trompa por gérmenes procedentes de la rinofaringe se explica por varios mecanismos: diseminación por contigüidad, aspiración, e inyección. Las presiones negativas del oído medio hacen que en las aperturas de la trompa se produzcan aspiraciones desde la rinofaringe hacia el oído. La producción de presiones positivas muy altas en la rinofaringe al sonarse o estornudar producen la inyección hacia el oído medio de los contenidos bacterianos de la rinofaringe. Los gérmenes de la rinofaringe pueden finalmente irse propagando a través de la trompa hacia el oído medio, fenómeno facilitado por una serie de encimas segregados por ellos mismos y que facilitan su adherencia y colonización. Si bien es probable que algunas bacterias pasen desde la rinofaringe al oído medio, para que la inoculación bacteriana en el oído medio llegue a producir una OMA ha de ser importante y los mecanismo de defensa, tanto específicos del oído medio como inespecíficos, han de estar disminuidos.
La primera consecuencia de estos fenómenos es la inflamación edematosa de la mucosa que conlleva el derrame de un exudado serofibrinoso rico en polimorfonucleares en la cavidad del oído medio. El contenido líquido en el oído medio tiene tres orígenes: trasudado desde los vasos submucosos, exudado por inflamación de la mucosa y secreción de los elementos glandulares neoformados. El exudado es un elemento inflamatorio que se diferencia del trasudado por se un líquido inflamatorio con elevado contenido proteico y con gérmenes. Una vez que se ha formado un exudado en la cavidad ya se puede hablar de OM y no hay nada que impida la multiplicación de los gérmenes y su diseminación en este medio de cultivo.
La reacción inflamatoria al agente infeccioso que se produce en el epitelio pavimentoso no ciliado es una reacción proliferativa con tendencia a la descamación y la formación crónica de tejido de granulación.
Generalmente los fenómenos postinfecciosos se desarrollan de forma rápida, a veces tan rápida que crea cierta dificultad para interpretar el proceso patológico, pues tan sólo puede trascurrir una noche entre la aparición de los síntomas y la rotura de la membrana timpánica con supuración por el CAE.
En algunos casos se produce una infección generalmente vírica prácticamente asintomática. Esta infección que podríamos calificar como previa suele producir un derrame seroso que no produce dolor pero si sordera que pasa generalmente inadvertida. Tras esta infección vírica previa, los gérmenes piógenos que luego infectan el oído tienen acceso a una mucosa ya desvitalizada produciéndose pus en un tiempos sorprendentemente corto.
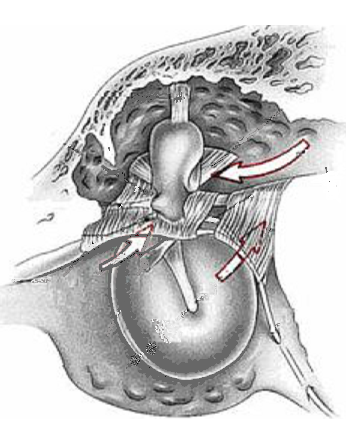 La reacción inflamatoria es distinta en el ático, antro timpánico y celdas mastoideas. Esta diferencia topográfica que puede tomar este proceso es debida a la separación o división diafragmática de la caja del tímpano que realizan las cabezas de los huesecillos y los tabicamientos mucosos existentes entre la zona atical y las regiones timpánicas inferiores, obstaculizando el drenaje e impidiendo la curación de las regiones superiores. En ocasiones, la infección permanece confinada al mucoperiostio del ático y del antro timpánico durante mucho tiempo. En otros casos, la supuración y la necrosis ósea pueden avanzar con rapidez. En las mastoides acelulares existe tendencia a la supuración crónica y a la osteoporosis; en las bien neumatizadas es más probable la formación de un empiema agudo o crónico.
La reacción inflamatoria es distinta en el ático, antro timpánico y celdas mastoideas. Esta diferencia topográfica que puede tomar este proceso es debida a la separación o división diafragmática de la caja del tímpano que realizan las cabezas de los huesecillos y los tabicamientos mucosos existentes entre la zona atical y las regiones timpánicas inferiores, obstaculizando el drenaje e impidiendo la curación de las regiones superiores. En ocasiones, la infección permanece confinada al mucoperiostio del ático y del antro timpánico durante mucho tiempo. En otros casos, la supuración y la necrosis ósea pueden avanzar con rapidez. En las mastoides acelulares existe tendencia a la supuración crónica y a la osteoporosis; en las bien neumatizadas es más probable la formación de un empiema agudo o crónico. Ahora bien, aunque lo más frecuente es que el proceso inflamatorio de la OM esté originado y asociado a la infección de la cavidad del oído medio por microorganismos patógenos, esto no siempre es así, de tal forma que la inflamación originada en una OM no siempre tiene que estar necesariamente producida por un proceso infeccioso, el proceso inflamatorio puede tener otro origen. Como se dijo en el capitulo anterior, la OM no es sinónimo de infección del oído medio.
FASES EVOLUTIVAS.
La OMA evoluciona patogénicamente en cuatro fases que significan los cambios que se suceden en la mucosa del oído medio, teniendo siempre en cuenta que una de las características de la OMA es la rapidez con que se suceden:
Oclusión tubárica.
La OM tiene su etiopatogenia en la trompa siendo la alteración de su fisiología normal la causa de la enfermedad y el mantenimiento de la misma.
El signo que indica la oclusión tubárica es la retracción de la membrana producida por las absorción del aire de la caja, cuyo aspecto se mantiene por lo demás normal, o quizás algo opaco y pálido. Puede haber un derrame no detectable. Con frecuencia esta fase no puede distinguirse de la OM no supurada o subaguda, de origen vírico o alérgico.
Congestión - Presupuración.
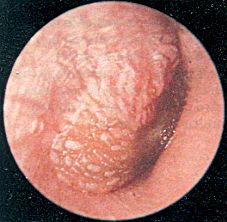
Es la fase invasiva. Tanto la hiperemia de los vasos timpánicos, como la congestión hiperémica difusa de la membrana, son signos que indican una probable infección por organismos piógenos. La vasodilatación de los vasos timpánicos va aumentando y confluyendo hasta quedar todo el tímpano completamente rojo-congestivo. Cuando aparecen estos cambios inflamatorios hay que pensar que el proceso va a seguir evolucionando y va a dar lugar a la formación de pus. En esta fase es probable que exista un exudado seroso, aunque tal vez siga siendo imposible detectarlo clínicamente.
A esta fase también se la denomina serosa y en las OM de origen puramente viriásico ésta es su fase de estado típica, no evolucionando el proceso a la siguiente fase supurativa.
En esta fase la otodinia suele ser intensa, pulsátil, que impide el sueño y provoca el llanto de los niños. Pueden aparecer acúfenos y hay una sordera de transmisión que va aumentando de intensidad. En los niños hay alteraciones del estado general con fiebre alta.
Debido a la intensidad del dolor y la fiebre en este estadio es cuando el paciente acude al médico, y si hace un tratamiento adecuado puede ser que se detenga el proceso impidiendo que no llegue a la fase siguiente de supuración.
 Supuración.
Supuración. La OMA es un proceso piógeno.
La congestión de la mucosa de la cavidad es general, hay destrucción de cc superficiales del epitelio y el exudado hasta ahora seroso se torna en purulento. En la otoscopia se puede observar una convexidad de la membrana totalmente roja hacia el conducto, el mango del martillo está en posición vertical o es invisible por estar recubierto por una membrana timpánica muy engrosada por el edema. Hay un empeoramiento del estado general del paciente que sufre una nueva elevación de la temperatura, de la frecuencia del pulso y un aumento de la otodinia y de la hipoacusia. No se puede conciliar el sueño. Esto hace sospechar que el cuadro ha pasado de la fase de presupuración a la de supuración.
La formación de pus constituye un empiema cuya presión se va elevando comprimiendo los capilares lo que ocasiona isquemia y tromboflebitis de las vénulas, con necrosis de mucosa y submucosa. Esta necrosis produce alteraciones en la membrana timpánica que se manifiestan como un área de color amarillento y consistencia blanda, que anuncia el lugar donde puede producirse su perforación. La zona más frecuente de perforación es la parte anteroinferior del tímpano con una pequeña hemorragia y la supuración subsiguiente.
El pus contenido en la caja sólo puede encontrar su camino hacia el exterior a través de la trompa, a no ser que la membrana esté perforada o se haya realizado una incisión en la misma. Una vez que las celdas mastoideas comienzan a supurar, el volumen de pus alojado en la cavidad se va elevando considerablemente con él el riesgo de que se produzca necrosis ósea.
La membrana en esta fase y durante todo el proceso puede permanecer íntegra, o puede perforarse. Cuando el proceso cursa sin perforación timpánica, para referirse a esta circunstancia se ha utilizado el término de "OMA a tímpano cerrado".
El exudado del oído medio puede ser seroso, seropurulento, purulento o mucopurulento.
Cuando la OM alcanza esta fase de verdadera supuración, el cuadro se ha convertido ya en una enfermedad con graves riesgos potenciales.
Resolución.
Si la membrana está intacta, la congestión hiperémica y el abombamiento de la misma comienzan a remitir y se va recobrando el aspecto normal; reaparecen los relieves de su superficie, como el mango del martillo, y desciende la temperatura.
Si está perforada, el tamaño de la perforación va disminuyendo gradualmente hasta cerrarse por completo de forma espontánea ya que con el adecuado tratamiento la supuración va disminuyendo y desaparece en 2 ó 3 días. Si se ha tratado de un proceso necrotizante la perforación persiste. El cuadro clínico presenta una gran mejoría, desaparece el dolor, la fiebre desciende y el estado general mejora mucho. La sordera puede persistir más tiempo.
ANATOMIA PATOLOGICA.
Las lesiones histológica afectan a toda la mucosa del oído medio, es decir, a la de la trompa de Eustaquio, a la de la caja del tímpano y en mayor o menor grado a la de la mastoides y de la porción petrosa del temporal.
La fase inicial se caracteriza por una respuesta inflamatoria aguda típica. El epitelio de la mucosa de la caja conserva su estructura y la submucosa está engrosada mostrando la existencia de una inflamación. Hay signos típicos: dilatación vascular hiperémica, aumento de la permeabilidad vascular de los capilares, edema de la lámina propia e infiltración del espacio subperióstico, primero por leucocitos polinucleares, macrófagos y mastocitos, y posteriormente por linfocitos. En esta fase se produce además una estimulación de la función secretora del epitelio de la caja. Los vasos no sólo se dilatan, sino que además en torno a la lámina propia aparece una proliferanción de vasos con la consecuente infiltración celular. Consecuencia de todo ello es la aparición de un exudado en la caja.
En el exudado pueden aislarse abundantes mediadores de la inflamación, como citokinas, histamina, etc., elementos celulares, bacterias y productos de secreción mucosa. Los neutrófilos liberan radicales libres que pueden inhibir el metabolismo celular, lo que prolonga el fenómeno inflamatorio en la mucosa del oído medio. Cuando la efusión queda estancada en la cavidad del oído medio, hay inmunocomplejos que pueden activar el complemento liberándose mediadores farmacológicos activos que perduran la respuesta inflamatoria.
La hiperemia intensa de la mucosa, junto con la exudación, provocan rápidamente la caída del epitelio de la caja y la ocupación de los espacios aéreos por la exudación que al principio es serohemática, para irse haciendo cada vez más rica en leucocitos y detritus celulares, lo que hace que la supuración se haga cada vez más densa. En la patogenia de la OM no está claro si es posible la formación directa de exudados purulentos, sin paso previo por una fase de trasudado que secundariamente se convertiría en supuración. Parece ser que sí es posible esta formación directa de exudados sin el paso previo por trasudados.
En mayor o en menor proporción hay un contenido mucoso en la secreción. Este fenómeno en principio parece raro, porque en un oído medio normal no existen glándulas mucosas capaces de provocar una secreción apreciable. Lo que ocurre realmente es que la mucosa del oído medio, al estar sometida al estímulo que representa una inflamación, responde con una hiperplasia de tipo glandular: en la fase avanzada del proceso se produce la formación de glándulas mucosas patológicas, desconociéndose cuál es el estímulo inductor que provoca su formación. En consecuencia, a más glándulas más exudado y más moco.
La membrana de la ventana redonda sufre en muchos casos un engrosamiento como mecanismo de protección que evita el paso de toxinas hacia el oído interno, ya que este engrosamiento supone una disminución de su permeabilidad.
En el estado o fase de regresión del proceso la supuración se detiene y los exudados son reabsorbidos por la mucosa o drenan por la trompa si no está obstruida. La eliminación de los microorganismos causales y del exudado se realiza mediante factores no específicos, como el aclaramiento mucociliar y la fagocitosis, y mediante respuestas inmunológicas específicas que aparentemente no son las mismas frente al Haemophilus que frente al Neumococo. Estos fenómenos de resolución son más lentos que los de la producción, generalmente duran varias semanas, aunque estén favorecidos por la antibioterapia. Hay además una degeneración glandular y finalmente una normalización del epitelio.
